laporan pendahuluan diabetes mellitus PDF

| Title | laporan pendahuluan diabetes mellitus |
|---|---|
| Author | Sangid Yahya |
| Pages | 23 |
| File Size | 174.7 KB |
| File Type | |
| Total Downloads | 92 |
| Total Views | 187 |
Summary
LAPORAN PENDAHULUAN “DIABETES MELITUS” 1. Konsep Teori A. Anatomi & Fisiologi Anatomi Sumber : google Terletak retroperitoneal melintang di abdomen bagian atas dengan panjang ± 25 cm, dan berat 120 g. Terdiri dari: Caput, Leher, Corpus, Cauda, Proc uncinatus (bag caput yg menonjol ke bwh). a. Ca...
Description
LAPORAN PENDAHULUAN “DIABETES MELITUS” 1. Konsep Teori A. Anatomi & Fisiologi Anatomi
Sumber : google Terletak retroperitoneal melintang di abdomen bagian atas dengan panjang ± 25 cm, dan berat 120 g. Terdiri dari: Caput, Leher, Corpus, Cauda, Proc uncinatus (bag caput yg menonjol ke bwh). a. Caput 1) Meliputi v.cava setinggi L2 2) Bagian posterior bertetangga dengan ginjal kanan, v.renalis, gl.adrenalis 3) Bagian lat berelasi ke bagian medial dari duodenum b. Ductus biliaris communis masuk dari bagian atas dan belakang dari caput pankreas dan bermuara ke bagian kedua dari duodenum c. Aliran darah: 1) A.coeliaca,
A.mesenterica
sup
dan
cabang-cabang
a.pancreaticoduodenalis memberi darah untuk caput 2) A.pancreatico dorsal memberi darah untuk leher dan corpus 3) A.pancreatico caidalis memberi darah untuk cauda d. Jalannya vena mengikuti arteri dan bermuara ke vena porta
e. Getah bening berhubungan langsung antara jaringan getah bening pankreas dengan ductus thoracicus merupakan rute utama insulin (masuk ke duct.thoracicus) f. Banyak variasi antara: 1) Duct Santorini 2) Duct Wirsungi Umumnya duct.santorini < Duct wirsungi, Duct santorini mengairi bagian atas caput pankreas g. Persarafan 1) Saraf-saraf simpatis 2) Cabang-cabang N.vagus h. Secara Mikroskopis Ada 2 fungsi pankreas: 1) Eksokrin fungsi sama seperti kelenjar ludah 2) Endokrin, terdiri dari 3 jenis sel: (1) α cell (a) Memproduksi glukagon Meningkatkan glukagon Menurunkan kadar glukosa (b) Hyperglycemic factor Sel bulat dg dinding tipis (2) β cell (a) Memproduksi insulin (b) Hypoglycemic factor (c) Bertentangan dengan sel α Menurunkan glukagon Meningkatkan glukosa (3) ∂ cell – belum diketahui Ketiga macam sel ini terdapat di pulau-pulau langerhans: ± 200 rb – 2 juta sel. Bagian corpus dan cauda memiliki pulau langerhans lebih banyak dibanding caput. Fisiologis
a. Endokrin β cell menghasilkan insulin α cell menghasilkan glukagon b. Eksokrin Terdapat ± 9 enzim, juga ikut membentuk protein, mengandung banyak elektrolit, dan menghasilkan bikarbonat (menetralisir asam lambung yang masuk ke duodenum)
Ada 3 hormon untuk menstimulasi sekresi pankreas: a. Sekretin Dihasilkan oleh duodenum dan merangsang pengeluaran bikarbonat b. Pancreozymin Dihasilkan oleh duodenum dan mungkin juga oleh jejunum dan anthrum di lambung. Makanan yang masuk akan merangsang sel-sel duodenum mengeluarkan pancreozymin merangsang pankreas
c. Gastrin Merangsang asam lambung dan pankreas.Terdapat gastrin I dan II Hormon yang lain adalah Cholecystokinin – menyebabkan relaksasi sphingter pankreas dan ductus choledochus.
B. Definisi Menurut American Diabetes Association (ADA) 2010 dalam Ndhara. S (2014), Diabetes Melitus (DM) merupakan suatu kelompok penyakit metabolic dengan karakteristik hiperglikemia yang terjadi karena kelainan sekresi insulin, kerja insulin atau kedua-duanya.
Penyakit DM ditandai dengan tingginya kadar gula darah akibat tubuh tidak memiliki hormon insulin atau insulin tidak dapat bekerja sebagaimana mestinya. Insulin disekresikan oleh sel-sel beta yang merupakan salah satu dari empat tipe sel dalam pulaupulau Langerhans pankreas. Sekresi insulin akan meningkat dan menggerakkan glukosa ke dalam sel-sel otot, hati serta lemak. Insulin di dalam sel-sel tersebut menimbulkan efek seperti menstimulasi penyimpanan glukosa dalam hati dan otot (dalam bentuk glikogen), meningkatkan penyimpanan lemak dari makanan dalam jaringan adiposa dan mempercepat pengangkutan asam amino (yang berasal dari protein makanan) ke dalam sel (Smeltzer dan Bare, 2002 dalam Rahma. Hj. A, 2016).
C. Etiologi Faktor-faktor penyebab DM meliputi : a. Genetik Faktor genetik merupakan faktor penting pada DM yang dapat mempengaruhi sel beta dan mengubah kemampuannya untuk mengenali sekretoris insulin. Keadaan ini meningkatkan kerentanan individu tersebut terhadap faktor-faktor lingkungan yang dapat mengubah integritas dan fungsi sel beta pankreas (Price and Wilson, 2006 dalam Rahma. Hj. A, 2016). b. Usia Diabetes mellitus tipe II biasanya terjadi setelah usia 30 tahun dan semakin sering terjadi setelah usia 40 tahun, selanjutnya terus meningkat pada usia lanjut. Kejadian usia lanjut dengan gangguan toleransi glukosa mencapai 50-92% (Rochman dalam Sudoyo, 2006 dalam Rahma. Hj. A, 2016). Sekitar 6% individu berusia 45-64 tahun dan 11% individu berusia lebih dari 65 tahun menderita DM tipe II (Ignativicius & Workman, 2006 dalam Rahma. Hj. A, 2016).
Rochman W dalam Sudoyo (2006) menyatakan bahwa usia sangat erat kaitannya dengan terjadinya kenaikan kadar glukosa darah, sehingga semakin meningkat usia maka prevalensi DM dan gangguan toleransi glukosa semakin tinggi. Proses menua yang berlangsung setelah usia 30 tahun mengakibatkan perubahan anatomis, fisiologis dan biokimia. Perubahan
dimulai dari tingkat sel, berlanjut pada tingkat
jaringan dan akhirnya pada tingkat organ, yang dapat mempengaruhi fungsi homeostasis (Price and Wilson, 2006 dalam Rahma. Hj. A, 2016).
c. Jenis Kelamin Penyakit DM ini sebagian besar dijumpai pada perempuan dibandingkan laki-laki karena terdapat perbedaan dalam melakukan semua aktivitas dan gaya hidup sehari-hari yang sangat mempengaruhi kejadian suatu penyakit, dan hal tersebut merupakan salah satu faktor risiko terjadinya penyakit DM (Soegondo, 2007 dalam Rahma. Hj. A, 2016). Jumlah lemak pada laki-laki dewasa rata-rata berkisar antara 15-20% dari berat badan total, dan pada perempuan sekitar 20-25%. Jadi peningkatan kadar lemak pada perempuan lebih tinggi dibandingkan laki-laki, sehingga faktor risiko terjadinya DM pada perempuan 3-7 kali lipat lebih tinggi dibandingkan pada laki-laki yaitu 2-3 kali lipat (Soegondo, 2007 dalam Rahma. Hj. A, 2016). d. Berat Badan Obesitas adalah berat badan yang berlebih minimal 20% dari BB idaman atau indeks massa tubuh lebih dari 25 kg/m2. Soegondo (2007) dalam Rahma. Hj. A, (2016) menyatakan bahwa obesitas menyebabkan respon sel beta pankreas terhadap peningkatan glukosa darah berkurang, selain
itu reseptor insulin pada sel di seluruh tubuh termasuk di otot berkurang jumlahnya dan kurang sensitif. e. Aktivitas Fisik Kurangnya aktifitas merupakan salah satu faktor yang ikut berperan dalam menyebabkan resistensi insulin pada DM tipe II (Soegondo, 2007 dalam Rahma. Hj. A, 2016). Kriska
(2007)
dalam
Rahma.
Hj.
A,
(2016)
menyatakan mekanisme aktifitas fisik dapat mencegah atau menghambat perkembangan DM tipe II yaitu : 1) resistensi insulin; 2) peningkatan toleransi glukosa; 3) Penurunan lemak adipose; 4) Pengurangan lemak sentral; perubahan jaringan otot. Aktivitas fisik yang semakin jarang maka gula yang dikonsumsi juga akan semakin lama terpakai, akibatnya prevalensi peningkatan kadar gula dalam darah juga akan semakin tinggi. f. Pola Makan Penurunan kalori berupa karbohidrat dan gula yang diproses secara berlebihan, merupakan faktor eksternal yang dapat merubah integritas dan fungsi sel beta individu yang rentan (Prince & Wilson, 2006 dalam Rahma. Hj. A, 2016). Individu yang kelebihan berat badan harus melakukan diet untuk mengurangi kebutuhan kalori sampai berat badannya turun mencapai batas ideal. Penurunan kalori yang moderat (500-1000 Kkal/hari) akan menghasilkan penurunan berat badan yang perlahan tapi progresif (0,5-1 kg/minggu). Penurunan berat badan 2,5-7 kg/bulan akan memperbaiki kadar glukosa darah (ADA, 2006 dalam Rahma. Hj. A, 2016). g. Stress Respon stress menyebabkan terjadinya sekresi sistem saraf simpatis yang diikuti oleh sekresi simpatis-medular, dan bila stress menetap maka sistem hipotalamus-pituitari akan diaktifkan dan akan mensekresi corticotropin releasing factor
yang menstimulasi pituitary anterior untuk memproduksi adenocorticotropic
faktor
(ACTH).
Adenocorticotropic
menstimulasi produksi kortisol, kortisol adalah hormon yang dapat menaikkan kadar gula darah (Guyton, 2006 dalam Rahma. Hj. A, 2016).
Klasifikasi Diabetes Mellitus Klasifikasi
etiologis
DM
menurut
American
Diabetes
Association 2010 (ADA 2010 dalam Ndhara. S, 2014), dibagi dalam 4 jenis yaitu: a. Diabetes Melitus Tipe 1 atau Insulin Dependent Diabetes Mellitus/IDDM. DM tipe 1 terjadi karena adanya destruksi sel beta pankreas karena sebab autoimun. Pada DM tipe ini terdapat sedikit atau tidak sama sekali sekresi insulin dapat ditentukan dengan level protein c-peptida yang jumlahnya sedikit atau tidak terdeteksi sama sekali. Manifestasi klinik pertama dari penyakit ini adalah ketoasidosis. (Ndhara. S, 2014) b. Diabetes Melitus Tipe 2 atau Insulin Non-dependent Diabetes Mellitus/NIDDM Pada penderita DM tipe ini terjadi hiperinsulinemia tetapi insulin tidak bisa membawa glukosa masuk ke dalam jaringan karena terjadi resistensi insulin yang merupakan turunnya
kemampuan
insulin
untuk
merangsang
pengambilan glukosa oleh jaringan perifer dan untuk menghambat produksi glukosa oleh hati. Oleh karena terjadinya resistensi insulin (reseptor insulin sudah tidak aktif karena dianggap kadarnya masih tinggi dalam darah) akan mengakibatkan defisiensi relatif insulin. Hal tersebut dapat mengakibatkan berkurangnya sekresi insulin pada adanya glukosa bersama bahan sekresi insulin lain sehingga
sel beta pankreas akan mengalami desensitisasi terhadap adanya glukosa. Onset DM tipe ini terjadi perlahan-lahan karena itu gejalanya asimtomatik. Adanya resistensi yang terjadi perlahan-lahan akan mengakibatkan sensitivitas reseptor akan glukosa berkurang. DM tipe ini sering terdiagnosis setelah terjadi komplikasi. (Ndhara. S, 2014) c. Diabetes Melitus Tipe Lain DM tipe ini terjadi karena etiologi lain, misalnya pada defek genetik fungsi sel beta, defek genetil kerja insulin, penyakit eksokrin pankreas, penyakit metabolik endokrin lain, iatrogenik, infeksi virus, penyakit autoimun dan kelainan genetik lain. (Ndhara. S, 2014) d. Diabetes Melitus Gestasional DM tipe ini terjadi selama masa kehamilan, dimana intoleransi glukosa didapati pertama kali pada masa kehamilan, biasanya pada trimester kedua dan ketiga. DM gestasional berhubungan dengan meningkatnya komplikasi perinatal. Penderita DM gestasional memiliki risiko lebih besar untuk menderita DM yang menetap dalam jangka waktu 5-10 tahun setelah melahirkan. (Ndhara. S, 2014).
D. Tanda dan Gejala Diabetes Mellitus Menurut Price and Wilson (2006) dalam Rahma. Hj. A, (2016), manifestasi klinis DM dikaitkan dengan konsekuensi metabolik defisiensi insulin. Pasien dengan defisiensi insulin tidak dapat mempertahankan kadar glukosa plasma puasa yang normal, atau
toleransi
glukosa
setelah
makan
karbohidrat.
Jika
hiperglikemia nya berat dan melebihi ambang ginjal untuk zat ini, maka akan akan menimbulkan glukosa. Glukosa ini akan mengakibatkan diuresis osmotik yang meningkatkan pengeluaran urine (poliuria) dan timbul rasa haus (polidipsia).
Biasanya mereka tidak mengalami ketoasidosis karena pasien ini tidak defisiensi insulin secara absolute namun hanya relatif. Sejumlah insulin tetap disekresi dan masih cukup untuk menghambat ketoasidosis. Apabila terjadi hiperglikemia berat dan pasien berespon terhadap terapi diet, atau terhadap obat-obat hipoglikemik oral, mungkin diperlukan terapi insulin untuk menormalkan kadar darahnya. Pasien ini biasanya memperlihatkan kehilangan sensitivitas perifer terhadap insulin. Kadar insulin pada pasien sendiri mungkin berkurang, normal atau malahan tinggi, tetapi tetap tidak memadai untuk mempertahankan kadar glukosa darah normal (Price and Wilson,2006 dalam Rahma. Hj. A, 2016).
E. Epidemiologi Diperkirakan bahwa pada tahun 2030 prevalensi Diabetes Melitus (DM) di Indonesia mencapai 21,3 juta orang (Diabetes Care, 2004). Sedangkan hasil Riset kesehatan Dasar (Riskesdas) tahun 2007, diperoleh bahwa proporsi penyebab kematian akibat DM pada kelompok usia 45-54 tahun di daerah perkotaan menduduki ranking ke-2 yaitu 14,7%. Dan daerah pedesaan, DM menduduki ranking ke-6 yaitu 5,8%. (www.depkes.go.id)
F. Patofisiologi (Teori) Patofisiologi DM menurut Smeltzer and Bare (2002) dalam Rahma. Hj. A, (2016) adalah sebagai berikut: 1) Diabetes Mellitus tipe I Terdapat ketidakmampuan untuk menghasilkan insulin karena sel-sel pankreas telah dihancurkan oleh proses autoimun. Glukosa yang berasal dari makanan tidak dapat disimpan dalam hati meskipun tetap berada dalam darah dan menimbulkan hiperglikemia postprandial (sesudah makan). Dalam keadaan normal, glukosa difasilitasi oleh hormon
insulin menuju sel target, yaitu sel otot, dan jaringan tubuh lainmya. Gangguan pada sel beta pankreas dapat menyebabkan terjadinya defisiensi insulin atau kekurangan insulin sehingga terjadi kondisi peningkatan gula dalam darah. Meningkatnya glukosa dalam darah memberikan beban bagi tubulus ginjal dalam absorbsi glukosa, sehingga tidak semua glukosa diserap, ada sebagian yang dikeluarkan bersama urin atau disebut glukosuria. Pasien mengalami peningkatan frekuensi berkemih (poliuria) dan rasa haus (polidipsi). Pasien dapat mengalami peningkatan selera makan (polifagia) akibat menurunnya simpanan kalori. Gejala lainnya mencakup kelelahan dan kelemahan. Dalam
keadaan
normal
insulin
mengendalikan
glikogenolisis (pemecahan glukosa yang disimpan) dan gluconeogenesis (pembentukan glukosa baru dari asam-asam amino serta substansi lain), namun pada penderita defisiensi insulin, proses ini akan terjadi tanpa hambatan dan lebih lanjut turut menimbulkan hiperglikemia. Disamping itu akan terjadi pemecahan
lemak
sehingga
mengakibatkan
peningkatan
produksi badan keton yang merupakan produk sampingan dari pemecahan lemak. 2) Diabetes Mellitus tipe II Pada DM tipe II terdapat dua masalah utama yang berhubungan dengan insulin, yaitu resistensi insulin dan gangguan sekresi insulin. Normalnya insulin akan terikat dengan reseptor khusus pada permukaan sel. Akibat terikatnya insulin dengan reseptor tersebut, akan terjadi suatu rangkaian reaksi dalam metabolisme glukosa didalam sel. Resistensi insulin pada DM tipe II disertai dengan penurunan reaksi intrasel. Dengan demikian insulin menjadi tidak efektif untuk menstimulasi pengambilan glukosa oleh jaringan. Untuk
mengatasi resistensi insulin dan mencegah terbentuknya glukosa dalam darah, harus terdapat peningkatan jumlah insulin yang disekresikan. Pada penderita toleransi glukosa terganggu, keadaan ini terjadi akibat sekresi insulin yang berlebihan dan kadar glukosa akan dipertahankan pada tingkat yang normal/ sedikit meningkat. Namun demikian, jika sel-sel beta tidak mampu mengimbangi peningkatan kebutuhan akan insulin, maka kadar glukosa akan meningkat dan terjadi DM tipe II. Meskipun terjadi gangguan sekresi insulin, yang merupakan ciri khas DM tipe II, namun masih terdapat insulin dengan jumlah yang adekuat untuk mencegah pemecahan lemak dan produksi badan keton yang menyertainya.
G. Diagnosa Medik 1) Pemeriksaan fisik a.) Inspeksi Melihat pada daerah kaki bagaimana produksi keringatnya (menurun atau tidak), kemudian bulu pada jempol kaki berkurang (-). b.) Palpasi Akral teraba dingin, kulit pecah - -pecah , pucat, kering yang tidak normal, pada ulkus terbentuk kalus yang tebal atau bisa juga terasa lembek. c.) Pemeriksaan pada neuropatik sangat penting untuk mencegah terjadinya ulkus 2) Pemeriksaan Vaskuler a.) Pemeriksaan Radiologi yang meliputi : gas subkutan, adanya benda asing, osteomelietus. b.) Pemeriksaan Laboratorium (1) Pemeriksaan darah yang meliputi : GDS (Gula Darah Sewaktu), GDP (Gula Darah Puasa), (2) Pemeriksaan urine
Dimana urine diperiksa ada atau tidaknya kandungan glukosa pada urine tersebut. Biasanya pemeriksaan dilakukan menggunakan cara Benedict (reduksi). Setelah pemeriksaan selesai hasil dapat dilihat dari perubahan warna yang ada : hijau (+), kuning (++), merah (+++), dan merah bata (++++). (3) Pemeriksaan kultur pus Bertujuan untuk mengetahui jenis kuman yang terdapat pada luka dan untuk observasi dilakukan rencana tindakan selanjutnya. (4) Pemeriksaan
Jantung
meliputi
EKG
sebelum
dilakukan tindakan pembedahan.
H. Penatalaksanaan Non Medis 1) Edukasi Tim kesehatan mendampingi pasien dalam perubahan perilaku sehat yang memerlukan partisipasi aktif dari pasien dan keluarga pasien. Upaya edukasi dilakukan secara komphrehensif dan berupaya meningkatkan motivasi pasien untuk memiliki perilaku sehat. Tujuan dari edukasi diabetes adalah mendukung usaha pasien penyandang diabetes untuk mengerti perjalanan alami penyakitnya dan pengelolaannya, mengenali masalah kesehatan/komplikasi yang mungkin timbul secara dini/saat masih reversible, ketaatan perilaku pemantauan dan pengelolaan penyakit secara mandiri, dan perubahan perilaku/kebiasaan kesehatan yang diperlukan. (Ndhara. S, 2014). Edukasi pada penyandang diabetes meliputi pemantauan glukosa mandiri, perawatan kaki, ketaatan pengunaan obatobatan, berhenti merokok, meningkatkan aktifitas fisik, dan
mengurangi asupan kalori dan diet tinggi lemak. (Ndhara. S, 2014). 2) Terapi Gizi Medis Prinsip pengaturan makan pada penyandang diabetes yaitu makanan yang seimbang, sesuai dengan kebutuhan kalori masing-masing individu, dengan memperhatikan keteraturan jadwal makan, jenis dan jumlah makanan. Komposisi makanan yang dianjurkan terdiri dari karbohidrat 45%-65%, lemak 20%25%, protein 10%-20%, Natrium kurang dari 3g, dan diet cukup serat sekitar 25g/hari. (Ndhara. S, 2014) 3) Latihan Jasmani Latihan jasmani secara teratur 3-4 kali seminggu, masing-masing selama kurang lebih 30 menit. Latihan jasmani dianjurkan yang bersifat aerobic seperti berjalan santai, jogging, bersepeda dan berenang. Latihan jasmani selain untuk menjaga kebugaran juga dapat menurunkan berat badan dan meningkatkan sensitifitas insulin. (Ndhara. S, 2014) Medis Terapi Farmakologis Pada DM tipe II, insulin mungkin diperlukan sebagai terapi jangka panjang untuk mengendalikan kadar glukosa darah, jika diet dan obat hipoglikemia oral tidak berhasil mengontrolnya. Disamping itu, sebagian pasien DM tipe II yang biasanya mengendalikan kadar glukosa darah dengan diet dan obat kadang membutuhkan insulin secara temporer selama mengalami sakit, infeksi, kehamilan pembedahan atau beberapa kejadian stres lainnya. (Rahma. Hj. A, 2016).
II.
Konsep Asuhan Keperawatan A. Pengkajian Menurut NANDA (2013), fase pengkajian merupakan sebuah komponen utama untuk mengumpulkan informasi, data, menvalidasi data, mengorganisasikan data, dan mendokumentasikan data. Pengumpulan data antara lain meliputi : 1. Biodata a.
Identitas Pasien (nama, umur, jenis kelamin, agama, pendidikan, pekerjaan, agama, suku, alamat,status, tanggal masuk, tanggal pengkajian, diagnose medis).
b.
Identitas penanggung jawab (nama,umur,pekerjaan, alamat, hubungan dengan pasien)
2. Riwayat kesehatan Keluhan utama , biasanya keluhan utama yang dirasakan pasien saat dilakukan pengkajian. Pada pasien post debridement ulkus kaki diabetik yaitu nyeri 5 – 6 (skala 0 - 10) 3. Riwayat kesehatan sekarang Data diambil saat pengkajian berisi tentang perjalanan penyakit pasien dari sebelum dibawa ke IGD sampai dengan mendapatkan perawatan di bangsal. 4. Riwayat kesehatan dahulu Adakah riwayat penyakit terdahulu yang pernah diderita oleh pasien tersebut, seperti pernah menjalani operasi berapa kali, dan dirawat di RS berapa kali. 5. Riwayat kesehatan keluarga Riwayat penyakit keluarga , adakah anggota keluarga dari pasien yang menderita penyakit Diabetes Mellitus karena DM ini termasuk penyakit yang menurun.
6. Pola Fungsional Gordon a. Pola persepsi kesehatanm : adakah riwayat infeksi sebelumnya,persepsi pasien dan keluarga mengenai pentingnya kesehatan bagi a...
Similar Free PDFs

LAPORAN PENDAHULUAN DIABETES MELITUS
- 19 Pages

LAPORAN PENDAHULUAN DIABETES MELITUS
- 23 Pages

Diabetes mellitus
- 15 Pages

Diabetes Mellitus
- 3 Pages

Diagnosis Diabetes Mellitus
- 4 Pages
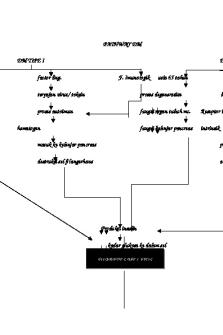
Pathway of Diabetes Mellitus
- 4 Pages

makalah diabetes mellitus
- 10 Pages

DIABETES MELLITUS RESÚMEN CLAVE
- 3 Pages

PAE diabetes mellitus
- 16 Pages
Popular Institutions
- Tinajero National High School - Annex
- Politeknik Caltex Riau
- Yokohama City University
- SGT University
- University of Al-Qadisiyah
- Divine Word College of Vigan
- Techniek College Rotterdam
- Universidade de Santiago
- Universiti Teknologi MARA Cawangan Johor Kampus Pasir Gudang
- Poltekkes Kemenkes Yogyakarta
- Baguio City National High School
- Colegio san marcos
- preparatoria uno
- Centro de Bachillerato Tecnológico Industrial y de Servicios No. 107
- Dalian Maritime University
- Quang Trung Secondary School
- Colegio Tecnológico en Informática
- Corporación Regional de Educación Superior
- Grupo CEDVA
- Dar Al Uloom University
- Centro de Estudios Preuniversitarios de la Universidad Nacional de Ingeniería
- 上智大学
- Aakash International School, Nuna Majara
- San Felipe Neri Catholic School
- Kang Chiao International School - New Taipei City
- Misamis Occidental National High School
- Institución Educativa Escuela Normal Juan Ladrilleros
- Kolehiyo ng Pantukan
- Batanes State College
- Instituto Continental
- Sekolah Menengah Kejuruan Kesehatan Kaltara (Tarakan)
- Colegio de La Inmaculada Concepcion - Cebu






