5 Anatomia macroscópica de los riñones PDF
| Title | 5 Anatomia macroscópica de los riñones |
|---|---|
| Author | Manrique García |
| Course | MORFOLOGIA |
| Institution | Universidad Juárez Autónoma de Tabasco |
| Pages | 14 |
| File Size | 712.4 KB |
| File Type | |
| Total Downloads | 103 |
| Total Views | 131 |
Summary
Esta serie de documentos son principalmente de una sub-rama de la materia de Morfología, en la cual se observa a detalle el desarrollo embriológico que es lo que está plasmado en cada uno de sus Hojas estos documentos en su momento fueron de utilidad para alcanzar un puntaje en la materia, actualmen...
Description
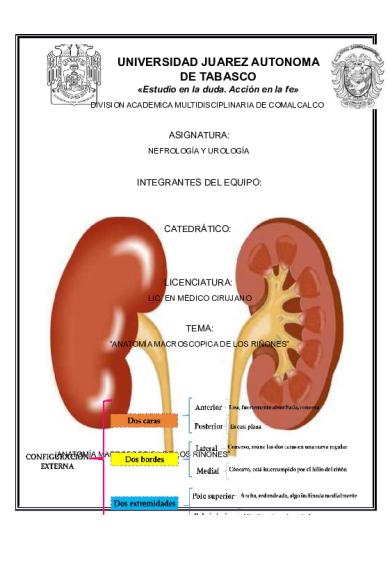
UNIVERSIDAD JUAREZ AUTONOMA DE TABASCO «Estudio en la duda. Acción en la fe» DIVISION ACADEMICA MULTIDISCIPLINARIA DE COMALCALCO
ASIGNATURA: NEFROLOGÍA Y UROLOGÍA
INTEGRANTES DEL EQUIPO:
CATEDRÁTICO:
LICENCIATURA: LIC. EN MÉDICO CIRUJANO
TEMA: “ANATOMÍA MACROSCOPICA DE LOS RIÑONES”
Cada riñón mide de 10 a 12 cm de alto, 5 a 8 cm de ancho y 3 a 5 cm de espesor, en el adulto. Su peso oscila, aproximadamente, entre 150 y 160 g. Órganos pares retroperitoneales de color pardo rojizo con forma de alubia o frijol.
Capsul a adipos a Polo superio r
Glándula suprarren al derecha
Glándula suprarrenal derecha
Corteza renal
Capsul a fibrosa
Cara anterio r Bord e later al Hilio renal
Borde medial
Pelvi s renal
Polo inferior
Cara posteri or
Configuración interna del riñón
Arteria Renal Venas Interlobulillares Arteria Segmentaria
Vascularización del Riñón
V. arciformes Arterias interlobares V. interlobales Arterias arciformes o arcuadas
V. segmentarias
Arterias interlobulillares
V. Renal
Arteria aferente
V. cana inferior
Glomérulo
Arteria eferente
Capilares peri tubulares
Aparto urinario Compuesto principalmente por los riñones, un par de uréteres, la vejiga y la uretra. Este aparato es el encargado de formar la orina asi como transportarla para posteriormente ser temporalmente para desecharla por medio de la micción. En el siguiente cuadro se presente las funciones de los órganos del aparato urinario a grandes rasgos: Funciones del aparato urinario 1. Riñones: regulan el volumen y la composición de la sangre, regulan la presión arterial, el pH y la glucemia, producen dos hormonas calcitriol y eritropoyetina, y excretan los desechos en la orina. 2. Uréteres: transportan la orina desde los riñones hacia la vejiga. 3. Vejiga: almacena la orina y la excreta a través de la uretra. 4. Uretra: expulsa la orina del cuerpo
Riñones Son un par de órganos que se encuentran bilaterales retroperitonealmente entre T12-L3, miden aproximadamente 10 cms. De longitud y 5 cms. de ancho. El riñón izquierdo está un poco mas superior que el derecho, el polo superior del riñón derecho se encuentra justo en el plano transpilorico y el riñón izquierdo esta 2.5 cms. Mas superior a dicho plano, los riñones pueden llegar a pesar de 135 a 150 g. El borde medial cóncavo contiene una incisura llamada hilio renal donde podemos encontrar vasos, nervios y los uréteres, que son estructuras que entran y salen de cada riñón. Constan de varia capas:
Interna: capsula renal
Media: adiposa
Externa: fascia renal
Al hacer un corte frontal a los riñones podemos encontrar que se divide en 2 corteza renal y medula renal en las que podemos encontrar las pirámides renales normalmente en los riñones podemos encontrar 8 -18 piramides renales, la papila renal es la parte más angosta en dirección hacia el hilio del riñon.
Embriologia Renal El sistema urinario se origina a partir de la cuarta semana, fundamentalmente del mesodermo intermedio.
En el desarrollo pasa por 3 etapas: pronefros, mesonefro y metanefros.
Durante la tercera semana del desarrollo, el mesodermo intraembrionario se diferencia en:
Mesodermo para-axial Mesodermo intermedio Mesodermo lateral
Al principio de la cuarta semana, la zona angosta del mesodermo intermedio dará lugar a la formación de órganos del sistema urogenital.
Pronefros (riñón primitivo) Riñón funcional en peces y anfibios, es un vestigio evolutivo en los mamíferos. Sistema rudimentario que aparece en los embriones humanos al inicio de la cuarta semana (día 22). Se encuentra constituido por 7-10 pares de cordones celulares macizos (nefrotomos), estos cordones originan los túbulos pronéfricos. El pronefros involuciona y desaparece entre los días 24 y 25
Mesonefros (riñón transitorio) Se forma durante la cuarta semana, más tardíamente que el pronefros y presenta involución en la octava semana. Este mesonefros se origina del mesodermo intermedio. Existen 30 unidades secretoras mesonéfricas o nefronas primitivas constituidas pro un glomérulo y un túbulo que solo funciona en el embrión
Los glomérulos estan formados por un grupo de capilares con una estructura semejante a la nefrona definitiva. Los túbulos constituyen en su parte medial, un esbozo de la cápsula glomerular, formándose de esta manera el corpúsculo renal. Los túbulos conectan a los glomérulos a un conducto excretor: el conducto mesonéfrico, el cual tiene un trayecto descendente a cada lado de la línea media y desemboca en la pared lateral de la cloaca.
Los primeros túbulos de cada unidad secretora mesonéfrica aparacecen como evaginaciones de los conductos pronéfricos y se desarrollan a la altura de los somites 13 o 14 (torácicos y lumbares). Los túbulos se van formando sucesivamente, atrofiándose los superiores a medida que se desarrollan los inferiores.
A la quinta semana ya se han formado los esbozos de casi todos los órganos y a partir de esa fecha crecen y se desplazan e inician su diferenciación histológica. El mesonefro y los derivados del mesonefros intermedio cambian su localización anatómica y se localizan a cada lado del mesenerio formando así las crestas urogenitales.
Las crestas urogenitales tienen una porción interna que deriva del gononefrotomo, el esbozo gonadal (futuro testículo u ovario), un epitelio de revestimento o epitelio celómico
(que deriva del mesodermo esplácnico) y una porción externa donde se localiza el mesonefros
Fisiología Renal Anatomía de la Nefrona El riñón humano tiene alrededor de un millón de nefronas , cada una de las cuales consta de un corpúsculo renal y de un túbulo renal. El primero está compuesto por un ovillo de capilares, el glomérulo, rodeado por la cápsula de Bowman. El túbulo renal se divide en varios segmentos. La porción del túbulo más cercana al glomérulo es el túbulo proximal. Éste se subdivide en un túbulo contorneado proximal y un túbulo recto proximal. La porción recta se dirige hacia la médula, alejándose de la superficie del riñón. El asa de Henle incluye el túbulo recto proximal, la rama delgada y la rama ascendente gruesa. Los túbulos conectores unen el siguiente segmento, el túbulo contorneado distal corto con el sistema de túbulos colectores. Varias nefronas drenan hacia un túbulo colector cortical, el cual penetra en el túbulo colector medular externo. En la parte más interna de la médula, los túbulos colectores medulares internos se unen para formar conductos papilares grandes. Los túbulos colectores llevan a cabo el mismo tipo de funciones que los túbulos renales, por lo que frecuentemente son considerados como parte de la nefrona. Los túbulos colectores y las nefronas difieren en su origen embriológico, y a pesar de que los primeros forman un sistema ramificado, hay muchas más nefronas que túbulos colectores. Hay tres tipos de nefronas según su ubicación y diseño arquitectónico Según la ubicación de sus glomérulos en la corteza, hay tres grupos de nefronas: superficiales, mediocorticales y yuxtamedulares. Las nefronas yuxtamedulares, que se ubican en la corteza cercana a la médula, comprenden alrededor de una octava parte de la población total de nefronas. Difieren en varios aspectos de los demás tipos de nefronas: tienen tanto el asa de Henle como la rama delgada (tanto la porción ascendente como la descendente) más largas, menor contenido de renina, permeabilidad tubular y propiedades de transporte diferentes, y una irrigación sanguínea posglomerular diferenciada.
Filtración glomerular: la formación de orina comienza con la filtración de grandes cantidades de líquido a través de los capilares glomerulares hacia la capsula de Bowman. La membrana capilar glomerular tiene tres capas principales. 1.) el endotelio capilar: que esta perforado por cientos de agujeros llamados fenestraciones. Aunque la fenestracion es relativamente grande está dotada de cargas negativas que dificultan el paso de las proteínas plasmáticas. 2.) una membrana basal: que rodea al endotelio y consta de una red de colágeno y fibrillas de proteoglucanos. Esta membrana evita con eficacia la filtración de proteínas plasmáticas. 3.) una capa de células epiteliales (podocitos): los
podocitos están separados por un espacio llamado poros en hendidura a través de los cuales se mueve el filtrado glomerular, también tienen cargas negativas y restringen de forma adicional el paso de las proteínas plasmáticas. Los riñones constituyen solo el 0.4% del peso total del cuerpo, sin embargo reciben un flujo extremadamente grande de sangre comparado con otros órganos. El elevado flujo renal supera por mucho sus necesidades, el objetivo de este flujo adicional es aportar suficiente plasma para la elevada filtración glomerular necesaria para una regulación precisa de los volúmenes del líquido corporal y las concentraciones de solutos. Los riñones consumen el doble de O2 que el encéfalo pero tienen casi 7 veces más flujo sanguíneo. Una gran fracción del O2 consumido por los riñones se relaciona con la elevada reabsorción de sodio en los túbulos renales. Si el flujo renal y el filtrado glomerular se reduce y se filtra menos sodio, se reabsorbe menos sodio y se consume menos oxígeno.
Control fisiológico de la filtración glomerular y el flujo sanguíneo renal. Casi todos los vasos sanguíneos de los riñones están inervados por fibras nerviosas simpáticas. La fuerte activación de los nervios simpáticos renales puede contraer las arteriolas renales y reducir el flujo sanguíneo renal y el FG. La estimulación moderada a leve ejerce poca influencia sobre el flujo sanguíneo renal y el FG. las hormonas que constriñen las arteriolas aferentes y eferentes, lo que reducen el FG y el flujo sanguíneo renal son la adrenalina y la noradrenalina, liberadas por la medula suprarrenal. La endotelina que es un péptido que pueden liberar las células endoteliales vasculares lesionadas de los riñones, es otro vasoconstrictor que puede contribuir a la hemostasia cuando se lesiona un vaso. La angiotensina II contrae preferentemente las arteriolas eferentes, puede considerarse una hormona circulante y un autacoide local por que se forma en los riñones y en la circulación sistémica. La mayor formación de angiotensina II suele tener lugar en circunstancias que se acompañan de una reducción de la presión arterial o una pérdida de volumen, que tienden a reducir el FG.un autacoide que reduce la resistencia vascular renal y es liberado por el endotelio vascular de todo el cuerpo es el óxido nítrico derivado del endotelio. La producción basal de óxido nítrico parece importante para mantener la vasodilatación de los riñones. Esto permite a los riñones excretar cantidades normales de sodio y de agua. Túbulo Contorneado Proximal.
Las células epiteliales tubulares proximales tienen un metabolismo alto y un gran número de mitocondrias para apoyar los potentes procesos de transporte activo. Las células tubulares proximales tienen un borde en cepillo extenso en el lado luminal (apical) de la membrana, así como un laberinto extenso de canales
intercelulares y basales, todos los cuales proporcionan juntos una superficie de membrana extensa en los lados luminal y basolateral del epitelio para un transporte rápido de los iones sodio y de otras sustancias. La extensa superficie de membrana del borde en cepillo epitelial está también cargada de moléculas transportadoras proteicas que transportan una gran fracción de los iones sodio a través de la membrana luminal ligadas a un mecanismo de cotransporte de múltiples nutrientes orgánicos, como aminoácidos y glucosa. El sodio adicional se transporta desde a luz tubular hacia la célula por mecanismos de contratransporte, que reabsorben el sodio mientras secretan otras sustancias a la luz tubular, en especial iones hidrógeno La bomba ATPasa sodio-potasio es el principal medio para la reabsorción del sodio, el cloro y el agua En la primera mitad del túbulo proximal, el sodio se reabsorbe mediante cotransporte junto a la glucosa, los aminoácidos y otros solutos. La segunda mitad del túbulo proximal tiene una concentración relativamente alta de cloro (alrededor de 140mEq/l) comparada con la primera parte del túbulo proximal (unos 105mEq/l). En la segunda mitad del túbulo proximal, la mayor concentración de cloro favorece la difusión de este ion desde la luz tubular a través de las uniones intercelulares hacia el líquido intersticial renal. El túbulo proximal es también un lugar importante para la secreción de ácidos y bases orgánicas como las sales biliares, el oxalato, el urato y las catecolaminas. Son productos finales del metabolismo y deben eliminarse rápidamente del organismo. La secreción de estas sustancias en el túbulo proximal más la filtración en el túbulo proximal por los capilares glomerulares y la casi total falta de reabsorción por los túbulos contribuyen, todos combinados, a su excreción rápida en la orina. Los riñones secretan muchos fármacos o toxinas potencialmente peligrosos directamente a través de las células tubulares hacia los túbulos y eliminan rápidamente estas sustancias de la sangre.
Transporte de solutos y agua en el asa de Henle: el asa de Henle consta de tres segmentos con funciones diferentes: el segmento descendente fino, el segmento ascendente fino y el segmento ascendente grueso. Los segmentos descendente y ascendente finos tienes membranas epiteliales finas sin bordes en cepillo, pocas mitocondrias y niveles bajos de actividad metabólica. La
parte descendente del segmento fino es muy permeable al gua y moderadamente a la mayoría de los solutos incluidos la urea y el sodio. La función de este segmento es permitir la difusión simple de las sustancia a través de sus paredes. La rama ascendente, incluidas las porciones fina y gruesa, es casi impermeable al agua una característica que es muy importante para la concentración de la orina. El segmento grueso del asa de Henle que comienza en la mitad superior de la porción ascendente, tiene células epiteliales gruesas que tienen una elevada actividad metabólica y son capaces de una reabsorción activa de cloro, sodio y potasio. Túbulo distal En su primera parte, el túbulo distal, es el lugar donde se vacía la rama ascendente del asa de Henle Su porción inicial, forma la mácula densa que es parte del complejo yuxtaglomerular. Esta proporciona retroalimentación del FG y el flujo sanguíneo. La siguiente parte está muy contorneada. En esta parte se reabsorbe Na, K, Cl, es casi impermeable al agua y la urea. Alrededor del 5% de la carga filtrada de cloruro de sodio se reabsorbe en la primera parte del tubulo distal. El cotransportador sodio-cloro mueve el cloruro de sodio desde la luz tubular hasta el interior de la celula, y la bomba ATPasa sodiopotasio transporta el sodio fuera de la célula a través de la membrana baso lateral. El cloro se difunde fuera de la célula hacia el líquido intersticial renal a través de canales del cloro presentes en la membrana baso lateral. La segunda mitad del túbulo distal está compuesto de dos tipos especiales de células, las células principales y células intercaladas. Las células principales reabsorben sodio y agua de la luz y secretan iones potasio a la luz. Las células intercaladas reabsorben iones potasio y secretan iones hidrogeno a la luz tubular. La reabsorción de sodio y la secreción de potasio por las células principales depende de la actividad de la bomba ATPasa sodio-potasio presente en la membrana baso lateral de cada célula. Esta bomba mantiene una concentración baja de sodio dentro de la célula y, por tanto, favorece la difusión del sodio al interior de la célula a través de canales especiales. La secreción de potasio por estas células desde la sangre y hacia la luz tubular se hace en dos pasos: 1) el potasio entra en la célula por la acción de la bomba ATPasa sodio-potasio, que mantiene una concentración intracelular de potasio alta, y 2) una vez en la célula, el potasio se difunde siguiendo su gradiente de concentración a través de la membrana luminal hacia el líquido tubular.
La secreción de iones hidrogeno en las células intercaladas está mediada por un transportador hidrogeno-ATPasa. El hidrogeno se genera en esta célula por la acción de la anhidrasa carbonica sobre el agua y el dióxido de carbono para formar ácido carbónico, que después se disocia en iones hidrogeno y bicarbonato. Los iones hidrogeno se secretan después hacia la luz tubular, y por cada ion hidrogeno secretado queda disponible un ion bicarbonato para su reabsorción a través de la membrana baso lateral. Las células intercaladas también pueden reabsorber iones potasio. La formación de la orina es resultado del filtrado glomerular, la reabsorción tubular y la secreción tubular La intensidad con la que se excretan las diferentes sustancias en la orina representa la suma de tres procesos renales: •
La filtración glomerular
•
La reabsorción de sustancias de los túbulos renales hacia la sangre,
•
La secreción de sustancias desde la sangre hacia los túbulos renales.
Esta cantidad total de excreción urinaria se puede calcular como sigue: Vel. de excreción urinaria = Vel. de filtración – Vel. de reabsorción+ Vel. de secreción La cantidad filtrada en el glomérulo no contiene casi proteínas. A medida que el líquido pasa a través de los túbulos se modifica por la reabsorción de agua y solutos de nuevo hacia la sangre o por la secreción de otras sustancias desde los capilares tubulares. La mayoría de las sustancias que deben eliminarse de la sangre se reabsorben mal, tales como urea, creatinina, ácido úrico y uratos. Ciertas sustancias extrañas y fármacos se reabsorben mal, pero además se secretan desde la sangre a los túbulos, por lo cual, su excreción es alta. Los electrolitos, como los iones cloro, sodio y bicarbonato, se reabsorben mucho, de manera que solo aparecen en la orina pequeñas cantidades. Ciertas sustancias como los aminoácidos y la glucosa, se reabsorben completamente de los túbulos y no aparecen en la orina, aunque se filtren grandes cantidades por los capilares glomerulares.
APARATO YUXTAGLOMERULAR
El aparato yuxtaglomerular, está constituido por 3 tipos de células, ubicadas estratégicamente en el ovillo renal, estas son: •
Mácula densa del túbulo distal, sus células son altas, estrechas y pálidas, y tienen núcleos de colocación central. A causa de la estrechez de estas células, los núcleos teñidos intensamente están muy cerca entre sí; de manera colectiva, cuando se ven con el microscopio de luz se manifiestan como una mancha densa.
•
Células yuxtaglomerulares de la arteriola glomerular aferente adyacente (y en ocasiones de la eferente), Son células de musculo liso modificadas localizadas en la túnica media de las arteriolas glomerulares aferentes (y, con poca frecuencia eferentes). Los núcleos de estas células son redondeados en vez de alargados. Tienen gránulos específicos que contienen renina.
•
Células mesangiales extraglomerulares (conocidas también como " polkissen", células "lacis" y almohadillas polares). Ocupa el espacio limitado por arteriola aferente, mácula densa, arteriola eferente y polo vascular del corpúsculo renal. Pueden contener gránulos ocasionales y, probablemente, son contiguas con las células mesangiales intraglomerulares. Emiten pseudópodos con filamentos de actina y miosina ancladas a la membrana, tiene además capacidad fagocítica, pinocítica y de depuración del material de desecho de la membrana basal glomerular y del espacio subendotelial.
Básicamente el aparato yuxtaglomerular tiene la función de autorregulación que es la retroalimentación túbulo-glomerular, regular la presión sanguínea tanto ...
Similar Free PDFs

Anatomia de los intestinos
- 5 Pages

5- Anatomia do Tórax
- 9 Pages

Practica de anatomia general nº 5
- 12 Pages

Tema 5. Anatomia del periodonto
- 9 Pages

Anatomia DE LA PIEL
- 7 Pages

Banco de anatomia
- 30 Pages
Popular Institutions
- Tinajero National High School - Annex
- Politeknik Caltex Riau
- Yokohama City University
- SGT University
- University of Al-Qadisiyah
- Divine Word College of Vigan
- Techniek College Rotterdam
- Universidade de Santiago
- Universiti Teknologi MARA Cawangan Johor Kampus Pasir Gudang
- Poltekkes Kemenkes Yogyakarta
- Baguio City National High School
- Colegio san marcos
- preparatoria uno
- Centro de Bachillerato Tecnológico Industrial y de Servicios No. 107
- Dalian Maritime University
- Quang Trung Secondary School
- Colegio Tecnológico en Informática
- Corporación Regional de Educación Superior
- Grupo CEDVA
- Dar Al Uloom University
- Centro de Estudios Preuniversitarios de la Universidad Nacional de Ingeniería
- 上智大学
- Aakash International School, Nuna Majara
- San Felipe Neri Catholic School
- Kang Chiao International School - New Taipei City
- Misamis Occidental National High School
- Institución Educativa Escuela Normal Juan Ladrilleros
- Kolehiyo ng Pantukan
- Batanes State College
- Instituto Continental
- Sekolah Menengah Kejuruan Kesehatan Kaltara (Tarakan)
- Colegio de La Inmaculada Concepcion - Cebu









