Efectos de la Enfermedad de Alzheimer PDF

| Title | Efectos de la Enfermedad de Alzheimer |
|---|---|
| Course | Psicología |
| Institution | Educación Secundaria (Argentina) |
| Pages | 10 |
| File Size | 165.7 KB |
| File Type | |
| Total Downloads | 8 |
| Total Views | 121 |
Summary
Enfermedad de Alzheimer:concepto. El rol de los cuidadores del paciente con Alzheimer y los efectos de la enfermedad en los mismos. ...
Description
“Efectos de la Enfermedad de Alzheimer en familiares y en el cuidador principal” Resumen: La Enfermedad de Alzheimer constituye una de las demencias más frecuentes, su incidencia ha aumentado debido al aumento de la expectativa de vida y el progresivo envejecimiento de la población. El rol del cuidador principal, ya sea familiar o profesional, es central en la medida que la enfermedad va atravesando diferentes etapas, con el paso de mayor tiempo en esta tarea el cuidador puede padecer síntomas tales como: agotamiento emocional, despersonalización en el trato e inadecuación con el trabajo que se realiza. ..
Palabras clave: Enfermedad de Alzheimer – Cuidadores – Familia - Burnout Problema: ¿Cómo afectan los cambios producidos, en una por una persona con la Enfermedad de Alzheimer, a los familiares y al cuidador principal? Objetivos generales:
Conocer las características de la Enfermedad de Alzheimer, el rol de los cuidadores formales e informales.
Efectos de la enfermedad en el cuidador principal.
Objetivos específicos:
Conocer los efectos de la Enfermedad de Alzheimer en la familia de la persona afectada.
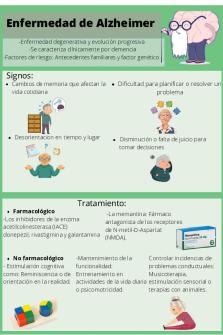
Marco teórico: La Enfermedad de Alzheimer es una de las demencias más frecuentes, se entiende como demencia a un estado o a una condición clínica que en su esencia es una declinación sostenida del estado intelectual original de un sujeto. El diagnostico del
síndrome demencial se basa en un trípode: Trastornos cognitivos, trastornos conductuales, trastornos funcionales. Se produce una desintegración de la conducta en los planos intelectual y emocional, alterándose significativamente la función social y laboral. (1) Hay una pérdida de memoria, afasia, apraxia y agnosia, incapacidad progresiva para la programación y ejecución de tareas, trastorno en el pensamiento abstracto y alteración de la personalidad y de la conducta. Y estas pérdidas de lo adquirido en la mayoría de los casos es permanente, sostenida y progresiva. (2) La enfermedad de Alzheimer no es la única causa de demencia. Otras causas importantes son la de origen vascular, la demencia con cuerpos de Lewy difusos, y la demencia frontotemporal. Además, existen numerosas causas de demencia secundaria (es decir, enfermedades de diverso tipo que cursan con deterioro cognitivo similar, como por ejemplo el hipotiroidismo), alguna de ellas potencialmente tratable. (3) En 1907 Alois Alzheimer, médico de una residencia de ancianos en Alemania, describió los hallazgos patológicos en el cerebro de una enferma de 55 años, Auguste D., que desde los 51 acusaba una importante y progresiva pérdida de memoria, desorientación, lenguaje incomprensible, alucinaciones y otros síntomas de carácter psiquiátrico. Ya en 1911 varias revisiones sobre la enfermedad se refieren a ella como Enfermedad de Alzheimer. (3) Según el DSM-IV, “Manual de Diagnóstico y Estadística”, 4ta. edición, preparado por la Asociación Americana de Psiquiatría (4), el inicio de la demencia tipo Alzheimer es gradual e implica un deterioro cognoscitivo continuo. Debido a la dificultad de obtener pruebas patológicas directas de la presencia de la enfermedad de Alzheimer, el diagnóstico sólo se establecerá tras haber descartado otras etiologías de demencia. Específicamente, los déficit cognoscitivos no se deben a otras enfermedades del sistema nervioso central que provocan déficit progresivos en las capacidades cognoscitivas y en la memoria (p. ej., enfermedades cerebrovasculares, enfermedad de Parkinson, corea de Huntington), ni a enfermedades sistémicas que es conocido que provocan demencia (p. ej., hipotiroidismo, deficiencia de vitamina B12, infecciones por el VIH), ni tampoco a efectos persistentes del consumo de sustancias (p. ej., alcohol) (4) En la etapa diagnóstica es esencial la diferenciación del envejecimiento normal (olvidos benignos de la vejez), la depresión y los diferentes cuadros demenciales en
especial la demencia tipo Alzheimer. Ya que, en la primera etapa de la enfermedad los síntomas pueden
confundirse o aún superponerse: la importancia del diagnóstico
precoz radica en la posibilidad de desacelerar el proceso El rol del Psicólogo, desde la neuropsicología, participar de la etapa diagnóstica realizando evaluaciones. En la evaluación neuropsicológica los objetivos son: la detección precoz de la enfermedad, contribuir al diagnostico diferencial, medir el grado de severidad y progresión, evaluando los cambios cognitivos que puedan predecir el curso de la demencia, evaluar los efectos del tratamiento. Se deben usar diferentes tests que sean sensibles a diferentes tipos de deterioro cognitivo: * Tests fáciles de administrar a edades avanzadas (ej Mini mental test) *Estandarizados. * Que permitan evaluar más de un área cognitiva. Para el psicólogo Clínico, en el diagnostico diferencial con la depresión y teniendo en cuenta la desestructuración familiar y social que la enfermedad produce.(1) El DSM-IV (4) establece los siguientes criterios para el diagnóstico de demencia tipo Alzheimer : A. La presencia de los múltiples déficit cognoscitivos se manifiesta por: (1) deterioro de la memoria (deterioro de la capacidad para aprender nueva información o recordar información aprendida previamente) (2) una (o más) de las siguientes alteraciones cognoscitivas: (a) afasia (alteración del lenguaje) (b) apraxia (deterioro de la capacidad para llevar a cabo actividades motoras, a pesar de que la función motora está intacta) (c) agnosia (fallo en el reconocimiento o identificación de objetos, a pesar de que la función sensorial está intacta) (d) alteración de la ejecución (p. ej., planificación, organización, secuenciación y abstracción) B. Los déficit cognoscitivos en cada uno de los criterios A1 y A2 provocan un deterioro significativo de la actividad laboral o social y representan una merma importante del nivel previo de actividad. C. El curso se caracteriza por un inicio gradual y un deterioro cognoscitivo continuo.
D. Los déficit cognoscitivos de los Criterios A1 y A2 no se deben a ninguno de los siguientes factores: * otras enfermedades del sistema nervioso central que provocan déficit de me-moria y cognoscitivos (p.ej., enfermedad cerebrovascular, enfermedad de Parkinson, corea de Huntington, hematoma subdural, hidrocefalia normotensiva, tumor cerebral) * enfermedades sistémicas que pueden provocar demencia (p. ej., hipotiroidismo, deficiencia de ácido fólico, vitamina B12 y niacina, hipercalcemia, neurosífilis, infección por VIH) * enfermedades inducidas por sustancias E. Los déficit no aparecen exclusivamente en el transcurso de un delirium. F. La alteración no se explica mejor por la presencia de otro trastorno (p. ej., trastorno depresivo mayor, esquizofrenia). A continuación se resumen los síntomas más frecuentes en cada etapa (5) ESTADIO I Memoria: El enfermo se olvida de sus citas, las llamadas de teléfono, el nombre de personas y objetos familiares, e incluso de algunas palabras. Comienza a tener problemas para seguir una conversación normal y se equivoca en sus cuentas. Comportamiento: Aparecen cambios de humor bruscos, de repente se enoja cuando ve que ha perdido sus llaves, nota que pierde el control sobre los objetos que lo rodean. Empieza a no querer salir, a aislarse, a evitar ver a gente, sería como un mecanismo defensivo como si no quisieran que la gente se de cuenta de lo que les pasa y de las capacidades que están perdiendo. Lenguaje y comprensión: Empieza a tener problemas para encontrar las palabras precisas, es como si buscara en sus recuerdos lo que quiere decir. A veces mezcla ideas que no tienen relación entre sí. En esta fase el enfermo es capaz de vestirse y comer solo y bien, es capaz incluso de seguir una actividad laboral más o menos normal, aún cuando tendrá errores. ESTADIO II Memoria: La memoria reciente se va perdiendo, se recuerdan mejor los sucesos antiguos, siendo difícil centrar los recientes, se olvida lo que acaba de comer o incluso de que ha comido, no asimila los hechos nuevos como la muerte de un amigo o de un pariente y los hechos lejanos que recuerda, los sitúa mal en el tiempo.
Comportamiento: Aquí aparecen las reacciones desmesuradas y violentas o desproporcionadas a la causa que las provoca, puede volverse agresivo si se le indica que se bañe o que se cambie, cuanto más depende de otros más se enoja. Precisa estímulos para realizar las pocas cosas que realiza. Camina durante horas y presenta miedos injustificados, a veces prepara la maleta para irse y no sabe dónde. Lenguaje y Comprensión: El vocabulario se hace más pobre, repite las mismas frases durante horas y cuando responde lo hace buscando palabras sueltas, no frases. Coordinación de gestos: Cada vez coordina peor, se abrocha mal los botones, no sabe manejar los cubiertos, pierde el equilibrio y empieza a necesitar ayuda para caminar. Actividades cotidianas: Es incapaz de elegir la ropa, ni los platos, no sabe cuando debe desvestirse para bañarse o acostarse. No se orienta en el tiempo ni en el espacio, puede abrir el gas sin saber para que sirve, etc., con lo que el domicilio se llena de peligros. ESTADIO III Aquí el enfermo no recuerda casi ningún hecho reciente, ni pasado, no conoce a los familiares, incluso los más cercanos, precisando ayuda para actividades de la vida diaria, es incapaz para asearse, alimentarse, sufre de continencia, etc. El diagnóstico es clínico, mediante la realización de pruebas neuropsicológicas que hacen sospechar la enfermedad. Se encuentran manifestaciones de la enfermedad que aparecen por un problema hereditario en un 10% de afectados, suelen ser de aparición precoz y con mas de un familiar afectado.
Trabajo: El fenómeno de envejecimiento de la población, se ha producido en todas las sociedades desarrolladas y comienza a sentirse fuertemente en los países en desarrollo, esto constituye uno de los acontecimientos sociales y demográficos más relevantes en las últimas décadas. Y esto tiene grandes consecuencias económicas, sociales y culturales. En el presente trabajo se hará hincapié en el rol del cuidador y de los familiares del paciente que padece Alzheimer. Esta es una de las pocas enfermedades que altera tanto y por tan largo tiempo la vida de los enfermos y familiares. La familia debe afrontar
una doble pérdida con su duelo. Por un lado, la progresiva disgregación hasta la total desaparición de la personalidad del ser querido tal y como ellos la reconocen. (6) Afecta a todo el sistema familiar, se ve alterado el normal ritmo de vida (laboral, social, etc.), debido a que los efectos de la enfermedad actúa sobre todos los miembros. La persona con Alzheimer requiere ayuda las 24 horas del día, por tanto es necesario aprender a organizarse y enfrentar esta situación junto con el apoyo de los otros miembros de la familia, amigos y asociaciones de familiares de Alzheimer. Aspectos importantes tanto para la familia y para el cuidador son: Informarse: Especialmente sobre en que consiste la enfermedad, como evoluciona, teniendo en cuenta en particularidad de cada enfermo, su historia personal. Con la información se pueden anticipar cambios y adaptaciones que serán necesarias realizar a fin de poder proporcionar los cuidados a la persona. Planificar: La planificación y organización de las actividades a lo largo del día es una manera de realizar un cuidado de mayor calidad. (7) El rol del cuidador va cambiando a lo largo del tiempo, en la medida que se van modificando
las
necesidades
del
paciente
(pasaje
por
diferentes
estadios).
En la primera etapa, los conflictos pueden surgir en cuanto al rechazo del diagnóstico. La confección de listas de cosas para hacer y otro tipo de recordatorios, podrían ser de ayuda para la persona con Alzheimer, a fin de mejorar la habilidad para recordar. Un horario, una rutina diaria y un método de cómo realizar actividades cotidianas también pueden ser muy útiles. Por lo general, la persona en esta etapa puede permanecer en su hogar, cuidada por familiares (cuidadores informales) Durante la segunda etapa, la persona necesita mayores cuidados y atenciones, es necesario que se intenten controlar las salidas a la calle a fin de evitar los extravíos, pueden concurrir a centros de cuidados diurnos, en dónde la persona realiza actividades, entre ellas: la estimulación cognitiva y afectiva, la memoria, orientación, estimulación psicosocial y psicomotriz, o sino puede tener cuidadores en el hogar. Finalmente la tercera etapa, en ésta la persona si permanece en su casa, requiere un cuidado intensivo por parte del cuidador, si éste es un familiar significa un gran costo a nivel emocional y de tiempo, ya que la persona con Alzheimer ahora depende totalmente él, es quien provee supervisión y asistencia constantes en las actividades diarias tales como: asistirlo en el baño, vestirlo, alimentarlo y movilizarlo. Y
en el caso de lo hagan cuidadores profesionales significa un costo económico muy grande. Se ha identificado un síndrome del cuidador “quemado” (burn out) (8) que consiste en un profundo desgaste emocional y físico que experimenta la persona que convive y cuida a un enfermo crónico incurable, los rasgos principales de este síndrome son: agotamiento físico y/o psicológico, relaciones frías y despersonalizadas con los demás, sentimiento de inadecuación a las tareas que debe de realizar. El cuidador que puede sufrirlo es aquel que llega a dedicarle casi todo su tiempo (incluso dejando de trabajar para cuidarlo), generalmente en soledad durante muchos años y con estrategias pasivas e inadecuadas de resolución de problemas, lo que esto puede implicar incluso es el aislamiento social del cuidador. Se considera producido por el estrés continuado de tipo crónico, que puede agotar las reservas psicofísicas del cuidador. Incluye desarrollar actitudes y sentimientos negativos hacia los enfermos a los que se cuida, pérdida de motivación y autoestima, depresión-angustia, fatiga y agotamiento no ligado al esfuerzo, irritabilidad, comportamientos esterotipados con ineficiencia en resolver los problemas reales. Son numerosos los factores capaces de producir estrés en el cuidador principal (la persona que asumirá el cuidado del enfermo durante la mayor parte del tiempo); entre los múltiples factores aislados, Peinado Portero y Garcés (9) destacan: 1- Estresores producidos por la enfermedad:
Estatus funcional del paciente
Duración de la enfermedad
Conductas problema
Encontrar una persona adecuada para que ayude a cuidar al enfermo
Tensión producida por los cambios repentinos de humor.
Incertidumbre sobre la evolución y el tiempo que se prolongará la enfermedad
Necesidad de hacer gastos para atender al enfermo.
2- Estresores
producidos por las características del
cuidador y las variables
contextuales:
Características demográficas y socioeconómicas del cuidador
Estado de salud del cuidador
Red y sistemas sociales de apoyo
Es importante el contacto, ya sea de los cuidadores y/o familiares, con los grupos o asociaciones de familiares con Mal de Alzheimer, que ofrecen información sobre la enfermedad, sugerencias prácticas en relación con los problemas que plantea el cuidado, ideas para afrontar el estrés, apoyo emocional, intercambio de experiencias y solidaridad entre los miembros, recursos y servicios de atención de día, estimulación neuro-cognitiva y motriz por la actividad física (que implica un trabajo interdisciplinario: psicólogos, terapistas ocupacionales, profesores de educación física)
información
sobre problemas legales( ya que la persona no es capaz de cuidar sus intereses, un tribunal debe designar un tutor responsable). Es central cuidar al cuidador, a fin de poder cuidar al paciente, el cuidador tiene que buscar un equilibrio. Es necesario, facilitarle la información, descarga emocional y la formación en el manejo de los problemas del paciente y de los suyos propios. A su vez tiempo libre, a fin de poder realizar otro tipo de actividades que le permita al cuidador la descarga de tensión. También otra cuestión que parecería interesante es que se trabajara el duelo como un adelanto a un suceso irremediable, debido a que la Enfermedad de Alzheimer termina con la muerte. El costo del cuidado de estos pacientes es muy elevado, ya que incluye medicamentos, contratar cuidadores, estimulación neuro-cognitiva, el mantenimiento del hogar. Lo ideal en el caso de contratarse cuidadores serían tres personas, una en cada turno: mañana, tarde y noche. Pero esta tarea de cuidar tanto al cuidador como a quien padece Alzheimer esta atravesada por la realidad de la Argentina actual, debido a las dificultades económicas, porque muy pocos jubilados tienen asignaciones altas, y es más, algunos adultos mayores están viviendo situaciones familiares en las cuales ellos son sostén de familia, sus
hijos y/o nietos
están a cargo de ellos, debido a la subocupación o/y
desocupación. Conclusión: El envejecimiento poblacional está desarrollando un nuevo campo de actuación para el psicólogo, supone un nuevo reto profesional, una formación psicogerontológica y un enfoque de la Enfermedad de Alzheimer que debe realizarse en forma sistémica, a fin de trabajar en distintos niveles, Comunitario: realización de tareas de difusión,
promoción, nivel Familiar: tareas de apoyo, orientación e información, y el trabajo con el paciente: en principio evaluación y diagnóstico, luego estimulación neuro-cognitiva y motriz. Y todos estos niveles deben estar atravesados por tareas de “docencia”, que consistirían en la capacitación a cuidadores, ya sea formales e informales, familiares y también a profesionales, a fin de evitar el “Burnout”, tan indeseado en cuidados paliativos. A su vez, es necesaria la intervención del Estado a nivel de políticas nacionales, provinciales y locales a fin de trabajar en estrategias de prevención ya sea con el objetivo de tratar que los individuos tengan un envejecimiento saludable, o que se brinde información acerca de los primeros síntomas de la Enfermedad de Alzheimer a los familiares. Del mismo modo, sería importante lograr una
ruptura de los prejuicios del
estado de vejez, con el fin de conseguir una mayor integración para considerar a esta población como actores sociales. Hoy en día, los adultos mayores son uno de los sectores afectados por la marginación y la falta de participación. El gobierno y la sociedad civil deberían propiciar el aprovechamiento del recurso social que suponen las personas mayores, para el desarrollo del país, en tareas de solidaridad intergeneracional y con otras personas mayores.
Bibliografía: (1) Nogueira, Florencia (1999) Demencias. Ficha interna de la cátedra de Neuropsicología. (2) M. Boada-Rovira, Estrategias terapéuticas en la enfermedad de Alzheimer: concepto ad continuum. En www.revneurol.com (consulta 19/09/05) (3) www.igerontologico.com/salud/temas/alzheimer.htm (consulta 20/09/05) (4) American Psychiatric Association, diagnostic and statistical manual of mental disorders, 4th ed. Washington: American psychiatric Association, 1994. Edición española (5) Pérez, Jorge, Tardito, Daniela. Trastornos neuropsiquiátricos en la vejez: Enfermedad de Alzheimer, depresión y su posible relación. Disponible en: www.alzheimer.com.ar (consulta 21/09/05) (6) Especial Alzheimer: Consejos para el cuidado del paciente. Disponible en: www.tecnociencia.es (consulta 27/09/05) (7) Paz Guilló Martínez. Comprender el Alzheimer. Profesionales. Generalitat Valenciana, 2002 Disponible en: www.alzheimer.org
(consulta 24-09-05)
(8) Rodríguez del Alamo, Alfredo. Sobrecarga psicofísica en familiares cuidadores de enfermos de Alzheimer. Causas, problemas y soluciones. Disponible en www.psicologíaonline.com/colaboradores/index.shtml (consulta 25-08-05) (9) P...
Similar Free PDFs

Efectos de la Emancipación
- 3 Pages

Definicion DE LA Enfermedad
- 4 Pages

Descuento DE Efectos
- 1 Pages

Enfermedad de krabber
- 18 Pages
Popular Institutions
- Tinajero National High School - Annex
- Politeknik Caltex Riau
- Yokohama City University
- SGT University
- University of Al-Qadisiyah
- Divine Word College of Vigan
- Techniek College Rotterdam
- Universidade de Santiago
- Universiti Teknologi MARA Cawangan Johor Kampus Pasir Gudang
- Poltekkes Kemenkes Yogyakarta
- Baguio City National High School
- Colegio san marcos
- preparatoria uno
- Centro de Bachillerato Tecnológico Industrial y de Servicios No. 107
- Dalian Maritime University
- Quang Trung Secondary School
- Colegio Tecnológico en Informática
- Corporación Regional de Educación Superior
- Grupo CEDVA
- Dar Al Uloom University
- Centro de Estudios Preuniversitarios de la Universidad Nacional de Ingeniería
- 上智大学
- Aakash International School, Nuna Majara
- San Felipe Neri Catholic School
- Kang Chiao International School - New Taipei City
- Misamis Occidental National High School
- Institución Educativa Escuela Normal Juan Ladrilleros
- Kolehiyo ng Pantukan
- Batanes State College
- Instituto Continental
- Sekolah Menengah Kejuruan Kesehatan Kaltara (Tarakan)
- Colegio de La Inmaculada Concepcion - Cebu