Herz- Funktion, Reizweiterleitung, ... (+Krankheiten) PDF

| Title | Herz- Funktion, Reizweiterleitung, ... (+Krankheiten) |
|---|---|
| Author | Katja Fichtner-Pflaum |
| Course | Gesundheitswissenschaftliche Grundlagen I |
| Institution | Duale Hochschule Baden-Württemberg |
| Pages | 21 |
| File Size | 1.3 MB |
| File Type | |
| Total Downloads | 97 |
| Total Views | 158 |
Summary
Zusammenfassung zum Thema Herz-Kreislauf-System.
Herz -> Funktion, Herztöne, Reizweiterleitung, Selbstversorgung, ...
+Krankheiten...
Description
Herz-Kreislauf-System Funktionen des Herzens -
Hohlmuskel mit Pumpfunktion Aufrechterhaltung des Kreislaufes (Versorgung der Gewebe mit Sauerstoff/ Nährstoffen) Produktion von ANP= Atriales natriuretisches Peptid (Hormon zur Regulation von Volumen & Druck): Wird bei Vorhofdehnung ausgeschüttet & veranlasst unter anderem die Nieren, mehr Natrium und damit mehr Wasser auszuscheiden weniger Blutvolumen Blutdruck sinkt
Lage/ Größe des Herzens -
Liegt schräg (nach links geneigter Achse) im Mediastinum (in Brustmitte liegender Raum) 2/3 in linker Brustkorbhälfte 1/3 in rechtem Drittel - Größe: geschlossene Faust (gesundes Herz), 300g Durch Sport kann Herzgewicht steigen - Ab 500g (kritisches/ pathologisches Herzgewicht), durch Herzklappenfehler - Durch geneigte Herzachse liegt Herzspitze (dicht an Brustwand) Herzspitzenstoß im 5. ICR (Intercostalraum) tasten An Herz grenzen: - Lateral (seitlich): Lunge - Ventral (zum Bauch): Rückenseite des Sternums/ Brustbein - Dorsal (zum Rücken): Speiseröhre & Aorta - Cranial (zum Kopf): die großen Gefäßstämme - Caudal (nach unten): Zwerchfell
Aufbau des Herzens Aorta Obere Hohlvene V. cava superor
Rechter Vorhof Atrium dextrum Aortenklappe
Lungenaterie
Lungenvene Vene pulmonales linker Vorhof Atrium sinistrum Mitralklappe
Trikuspidalklappe Herzscheidewand/ Septum
Pulmonalklappe Herzmuskel Myokard
Untere Hohlvene V. cava inferior
Linke Herzkammer Ventriculus sinister rechte Herzkammer Ventriculus dexter
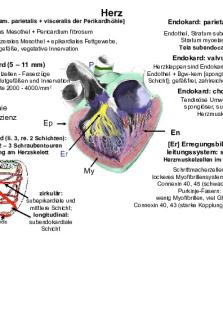
Herzschichten 1. 2. 3. 4. 5.
Endokard (Herzinnenhaut) Myokard (Herzmuskelschicht) Epikard (Herzaußenhaut) Perikard (Herzbeutel) Perikardhöhle mit Flüssigkeit
Eigenversorgung des Herzens Hauptschlagader/ Linke Kranzarterie (LCA) Aorta Rechte Kranzarterie (RCA)
rechtes Herzohr Absteigender Ast (RIVA/ LAD)
Linkes Herzohr
Umschlingender Ast (RCX)
- Herz pumpt Blut in Körper - Herz muss sich auch selbst durchbluten - Herz wird in Entspannungsphase (Diastole) über 2 kleine Gefäße (die hinter Aortenklappe von Aorta abzweigen) versorgt - Rechte Koronararterie/ Kranzarterie (RCA=Right coronary artery) zieht über rechte Herzhälfte - Linke Koronararterie/ Kranzarterie (LCA=left coronary artery) Über linke Herzhälfte - LCA teilt sich in 2 starke Äste auf Umschlingender Ast (RCX= Ramus circumflexus) Absteigender Ast (RIVA= Ramus interventricularis anterior) - Venen des Herzens vereinen sich zu immer größeren Gefäßen münden als Sinus coronarius im rechten Vorhof
Reizleitungssystem Steuert die Pumpfunktion des Herzens Sinusknoten (70-80/min) AV-Knoten (40-60/min) Atrioventrikularknoten His-Bündel (20-30/min) Linker & rechter Tawara-Schenkel Purginje-Fasern
-
Pumpfunktion des Herzens ermöglicht durch regelmäßigen Rhythmus von Kontraktion (Zusammenziehen, Systole) & Erschlaffung (Diastole) der Herzmuskelzellen Fällt Sinusknoten aus können Teile des Reizleitungssystems Schrittmacherfunktion übernehmen (AV-Knoten, HIS-Bündel) Durch Einflüsse (Aufregung, Medikamente, Anstrengung) kann Herzschlag beeinflusst werden
Herzeigenes gebildetes Erregungsbidungs- & -leitungssystem -
Sinusknoten (im rechten Vorhof) bildet elektrische Impulse Elektrische Erregung breitet sich über Vorhöfen aus (Isolierschicht: Ventrikelebene) AV-Knoten (elektrische Verbindung zwischen Vorhöfen& Kammern) überträgt mit Verzögerung HIS-Bündel (Fortsetzung des AV-Knoten) ragt bis in Muskulatur der Herzscheidewand Teilt sich in 2 Tawara-Schenkel (ziehen bis in Herzspitze) Erregung in Purkinje Fasern (übertragen elektrische Erregung in Herzmuskelzellen)
Systole Anspannungsphase - Kammern sind mit Blut gefüllt - Herzmuskulatur zieht sich zusammen (kontrahiert) - Geschlossene Herzklappen Blutdruck im Ventrikel erhöht sich - Angespanntes Myokard Austreibungsphase - Blutdruck in Kammern ist größer als in Aorta/ Lungenarterie - Taschenklappen öffnen sich - Hälfte des Blutes der Ventrikel in Aorta/ Lungenarterie - Geschlossene Segelklappen verhindern Blutrückfluss in Vorhöfe - Angespanntes Myokard
Diastole Erschlaffungsphase - Herzmuskulatur entspannt sich wieder - Taschenklappen schließen sich (wegen niedrigem Druck in Ventrikel verhindern Blutrückfluss aus Arterien in Kammern) - Vorhöfe füllen sich mit Blut Druck in Vorhöfe steigt Füllungsphase - Vorhöfe kontrahieren - Entspanntes Myokard - Segelklappen öffnen sich - Blut aus den Vorhöfen fließt in beide Ventrikel (bis Segelklappen vom angesammelten Blut geschlossen werden)
Druckverhältnisse während Herzarbeitsphase
-
-
Blutdruck im Kreislauf/ im Herz abhängig von Messstelle (er verändert sich beim Durchlaufen des Herzzyklus Schlagvolumen, dass pro Herzschlag in Aorta gepumpt wird (130ml-50ml=80ml) Zwischen welchen Blutdruckwerten bewegen sich der Blutdruck im Ventrikel bzw. in Aorta Linke Herzkammer: Druck:120mmHg bis 0mmHg Aorta: Druck: 120mmHg bis 80mmHg Windkesselfunktion der Aorta durch elastische Wand sinkt der Druck nur bis 80mmHg und nicht auf 0mmHg Übergang Systole Diastole Inzisur („Knick“) bei Aortendruckkurve (Schluss der Aortenklappe)
a-Welle c-Welle v-Welle
Vorhofkontraktion (Vorhof zieht sich zusammen) Vorwölbung der Trikuspidalklappe zu Beginn der Ventrikelkontraktion Füllung des rechten Vorhofes bei geschlossener Trikuspidalklappe
Entstehung von Herztönen & Herzgeräuschen Bei Auskultation (Abhören) hört man Herztöne & evtl. Herzgeräusche 1.Herzton: Durch Anspannung der Kammermuskulatur (Anspannungston) Beginn der Systole 2.Herzton: Schluss der Taschenklappen (Ende der Systole) beginn der Diastole 3.Herzton: Ventrikelfüllungston in früher Diastole 4.Herzton: Vorhofkontraktionston in später Diastole 3.&4. Herzton können bei Kindern (bis 15) normal sein, ansonsten Hinweis auf Erkrankung
Herzgeräusch Schallerscheinung am Herzen (außer Herztöne), die auf gestörten Blutfluss hinweisen (z.B. Klappenfehler) Systolikum Geräusch während der Systole Diastolikum Geräusch während der Diastole Diastolikum Aortenstenose/ Pulmonalstenose Aorteninsuffizienz/ Pulmonalinsuffizienz Mitralstenose/ Trikuspidalstenose Mitralinsuffizienz/ Trikuspidalinsuffizienz
EKG (Elektrokardiogramm)
Systolikum X
X X X
Stenose Verengung Insuffizienz mangelnder Verschluss (allgemein mangelnde Funktion)
Darstellung & ggf. Aufzeichnung der Summe der elektrischen Aktivitäten aller Herzmuskelfasern (=elektrische Herzvektor) über Zeit - Summe der elektrischen Potentialänderungen am Herzen in Millivolt (=elektrischer Herzvektor) kann man durch EKG-Elektroden an Körperoberfläche abnehmen & Änderungen über die Zeit (in Millisekunden) auf Millimeterpapier darstellen - In verschiedenen Ableitungen, stellt sich Herzvektor aus unterschiedlichen Blickwinkeln dar - Im Normalfall entsteht ein wiederkehrendes Muster (Wellen, Zacken& Strecken) - Viele Fragestellungen können durch EKG beantwortet werden (unterschiedliche EKG-Typen) Ruhe-EKG (12-Kanal); Langzeit-EKG (Holter); Belastungs-EKG (Ergometrie) - Anlage der EKG-Elektroden Extremitätenableitung Abbildung des Herzens Frontalebene Brustwanableitungen Bestimmte Anlagepunkte im linken Throxalbereich Abbildung des Herzens in Transversalebene
EKG-Welle P-Welle Elektrische Erregung der Vorhöfe PQ-Strecke Kurze Pause entsteht durch die verzögerte Überleitung der elektrischen Erregung in den Ventrikel durch den AV-Knoten. QRS-Komplex Entsteht durch elektrische Erregung der gesamten Ventrikelmuskulatur ST-Strecke Kurze Pause nach Depolarisation (Erregung)der Ventrikel T-Welle Entsteht durch Erregungsrückbildung (Repolarisation) der Ventrikel U-Welle Teil der Erregungsrückbildung, meist nicht zu sehen! Die normale/ gesunde Herzkurve wird als Sinusrhythmus bezeichnet.
EKG-Beurteilung -
Herzfrequenz (=Puls) QRS-Komplexe pro Minute ausrechnen Tachykardie >100/min; Barykardie 7 QRS-Komplexe; 6 sec 7 x 10 = 70 Schläge/min
verschiedene Achsen
-
2 sec 8QRS 8 x 30 = 240 s/min Kammerflattern
3 sec 8 QRS 8 x 20 = 160 s/min Tachykardie
Herzrhythmus Sinusrhythmus: regelmäßige Abfolge von P-Welle& QRS-Komplexe, gleicher Abstand P zu P
Arrythmie: unregelmäßige Schlagfolge (z.B. AV-Block) ehlendes QRS-Komplex Block (AV-Knoten blockiert) Überleitung der Vorhoferregung (Überleitungsstörung)
f AVFehlende
Kammerflattern: ca. 250-300/min Kammerflimmern: >300/min 1 sec; ca.8 QRS; 8 x 60 = 480 s/min Kammerflimmern Patient bewusstlos
Herz zuckt ganz schnell, kein Blut kommt mehr in & aus dem Herz Defibrillator
-
-
-
-
Lagetyp (Stellung der Herzachse) Elektrische Herzachse/ Herzvektor beschreibt Hauptausbreitungsrichtung der Erregung Normal: Indifferenztyp (Herzachse 30-60°) Steil-/Rechtstyp Vergrößerung des rechten Ventrikels Linkstyp Vergrößerter linker Ventrikel Intervalle (Dauer der einzelnen Phasen) verlängerte PQ-Zeit bei AV-Block verlängerte QRS-Komplex bei Schenkelblock (Probleme bei Tawara-Überleitung) Amplituden (Höhe der Ausschläge) überhöhte P-Welle Hinweis auf vergrößerten Vorhof Kombinationen aus überhöhten R/S-Zacken als Ventrikelhypertrophiezeichen Typische Zeichen für bestimmte Krankheiten ST-Hebung: frischer Infarkt ST-Senkung: Ischämie (mangelnde Durchblutung) Arrythmie (Unregelmäßigkeit), keine P-Welle Vorhofflimmern
Flimmerwellen 6 sec; 13 QRS 13 x 10 = 130 s/min Tachykardie 6sec, 5 QRS; 5 x 10 = 50 s/min Barykardie &keine P-Welle Ersatzrhythmus aus AV-Knoten Sinusknoten ist ausgefallen AV-Knoten (4060)
Blutkreislauf Rot: sauerstoffreiches Blut Blau: kohlenstoffreiches Blut
Luftröhre (Trachea) Lunge (Pulmo) Lungenkapillaren
Lungenkreislauf Rechte Herzkammer Lungenarterie (Aa.pulmonales) Lungenarteriolen Lungenkapillare Lungenvenolen Lungenvenen (Vv.Pulmonales) linker Vorhof
Körperkreislauf Rechter Vorhof (Atrium dextrum)
linker Vorhof (Atrium sinistrum)
Rechte Herzkammer (Ventriculus dexer)
Linke Herzkammer Aorta Körperarterien Körperarteriolen Körperkapillaren Körpervenolen Körpervenen Obere/ Untere Hohlvene (V. cava superior/ inferior) rechter Vorhof
linke Herzkammer (Ventriculus sinister)
Körpervenen
Körperarterien Körperkapillaren
Das Kreislaufsystem Aorta
Gefäße vom Herz weg: Arterie
Atrium sinister
Gefäße zum Herz hin: Vene
Ventriculus sinister
Vena cava superior Vene pulmonales Atrium dextrum
(eigentlich 2 pro Seite)
Ateria pulmonales Ventriculus dexter
Vena cava inferior
Leberarterie
Lebervene
Darmarterie
Pfortader
Körperarterie
Körpervene Nierenarterie Nierenvene
Körperkapillaren Lymphknoten & Lymphbahnen
Arterie Tunica externa (Bindegewebe) = Externa Dicke Tunica media (glatte Muskulatur) = Media Elastica interna Tunica interna = Intima
Endothel
Vene Dickere Tunica externa (Bindegewebsschicht) Dünne Tunica media (Glatte Muskelzellschicht) Endothel + Elastica interna = Tunica interna Lumen des Gefäßes (bei Venen größer) Typische Venenklappen
Widerstandsgefäße -
Arterien, muskulär (enthalten viele glatten Muskelzellen) Können durch Kontraktion/ Entspannung die Weite ihres Lumens beeinflussen Steuerung der Organdurchblutung Vasokonstriktion=Zusammenziehen Gefäße=Strömungswiderstand/Blutdruck steigt (Blut fließt langsamer) Vasodilatation=Erschlaffung der Gefäße =Blutdruck sinkt (Blut fließt schneller, Durchblutung steigt)
Windkesselgefäße -
Elastische Arterien (viele elastische Fasern) Gleichmäßiger Blutstrom durch Zusammenziehen der in Systole gedehnten Gefäßwand wird Blut während Diastole weitergeschoben
Kapazitätsgefäße -
Venen 2/3 des gesamten Blutvolumens befinden sich in Venen & Venolen Bei Bedarf können größere Blutmengen in andere Teile des Körpers verschoben werden Schnelles Aufstehen: Schwindel, weil Blut in Beinen „versackt“ ist
Bluttransport der Körpervenen 1. Muskelpumpe Skelettmuskulatur umgibt eine Vene Durch anspannen der Muskulatur wird Vene komprimiert venöses Blut kann wegen Klappe nur nach oben gedrückt werden 2. Benachbarte Arterien Pulswelle in Arterie übt Druck auf Arterie aus & schiebt venöses Blut wegen Venenklappen nach oben 3. Herz Durch Kontraktion des Myokards bewegt sich die Ventilebene Richtung Herzspitze, dadurch wird ein gewisser Sog auf Hohlvene ausgeübt
Vergleich Arterien, Venen & Kapillaren Flussrichtung Sauerstoffsättigung
Wandaufbau
Klappen Lumendurchmesse r Aufgaben
Arterien Vom Herz weg Körper Kreislauf: O2 reiches Blut Lungen Kreislauf: O2 armes Blut Intima Media (dick) Externa Enges Lumen Bringen O2 & Närstoffe Regeln Organdurchblutung (Widerstandsgefäße)
Venen Zum Herz hin Körper Kreislauf: O2 armes Blut Lungen Kreislauf: O2 .reiches Blut Intima Media (dünn) Externa (dick) Eingebaute Klappe Weites Lumen
Kapillaren Von Arterien zu Venen O2 Abgaben an das Gewebe
Einschichtiges Endothel
Transportieren CO2 & Abfallstoffe ab „speichern“ Blut Kapazitätsgefäße
Ganz dünn Stoffaustausch
Kapillaren -
Verbinden Arterien (Arteriolen) & Venen (Venolen) Jede Körperzelle wird von Kapillaren versorgt Kapillardichte eines Gewebes korreliert mit Sauerstoffwechselaktivität Je mehr Nährstoffe & Sauerstoff gebraucht werden, desto höher die Kapillardichte
Stoffaustausch erfolgt durch
-Kapillarwand mit einschichtigem Endothel (semipermeabel) -besonders langsamer Blutstrom
Gefäße der Mikrozirkulation: Arteriolen, Kapillaren, Venolen & Lymphgefäße -
-
diese Filtration gelangen pro Tag 20 Liter Flüssigkeit in Interzellulärraum In ausströmender Flüssigkeit sind z.B. Nährstoffe (Eiweiße), die die Zellen zum Leben brauchen Dient zur Versorgung des Gewebes Umgekehrt werden Abfallstoffe in venösen Schenkel der Kapillaren rückresorbiert 90% der filtrierten Flüssigkeit werden am venösen Schenkel der Kapillare resorbiert, 10% verbleiben im Gewebe Verbleibende Flüssigkeit wird über Lymphgefäße absorbiert
Lymphgefäßsystem mündet venös im Kreislaufsystem Wichtiger Teil unseres Abwehrsystems (Bekämpfung von Infektionen)
D u r c h
Lymphflüssigkeit (Lymphe) fließt durch Netz aus Lymphgefäßen, das den ganzen Körper durchzieht Lymphgefäße transportieren Flüssigkeit zu Lymphknoten Hohlvene Blut Lungenödem bei Linksherzinsuffizienz: - hydrostatischer Druck gestört (Funktionsstörung linkes Herz) - Blut staut sich höherer Druck (Blutdruck) - Durch Rückstau über Lungenvenen ins Lungenkapillargebiet Beinödem bei Klappeninsuffizienz der Venen: - Hydrostatischer Druck gestört - Venenklappen verhindern Blutrückfluss Rückstau von Blut in den Beinvenen Aszites (Wasser im Bauchraum) bei Leberinsuffizienz (ihre Aufgabe ist es, das Bluteiweiß Albumin zu produzieren) - Kolloidosmotischer Druck gestört - Albumin kann kein Wasser im Gefäß halten: da kein/ weniger Eiweiße produziert werden können Beinödeme bei Rechtsherzinsuffizienz: - Hydrostatischer Druck In Beinvenen steigt - Rückstau vor dem rechten Herzen Armödem nach einer Brustkrebs-Op mit Entfernung der axillären Lymphknoten: - Hydrostatischer Druck - Lymphwege durchtrennt, Rückstau von Lymphe Hungerödeme (Kwashiorkor) Aszites (Wasser im Bauchraum) bei deutlich unterernährten Menschen: - Kolloidosmotischer Druck - Eiweißmangel führt zu erniedrigtem kolloidosmotischem Druck Blutrückstau: Hydrostatischer Druck Weniger Eiweiße: kolloidosmotischer Druck Blutströmung & Strömungswiderstand -
In Kapillarbereichen sinkt Druck, da Blut auf mehrere Gefäße aufgeteilt wird.
-
Geschwindigkeit sinkt in Kapillargebieten, wegen Verästelung. Gefäßquerschnitt ist in Kapillaren am höchsten, da mehr Gefäße vorhanden sind
-
Gefäßquerschnitt bei Lungenkapillaren höher als bei Körperkapillaren, da es mehr Lungenkapillaren gibt
Regulation des Blutdrucks -
-
Zur Versorgung ist konstanter Blutdruck notwendig Idealwert des Blutdrucks 120/80 mmHg Hypertonie (Bluthochdruck) 140/90 mmHg Hypotonie (niederer Blutdruck) 100/60 mmHg Kinder haben generell niedrigere Blutdruckwerte Ältere Menschen eher höherer Blutdruckwert
Einflüsse auf Höhe des Blutdrucks: - Herzzeitvolumen (Schlagvolumen × Herzfrequenz) - Strömungswiderstand - Blutvolumen Kurzfristige Blutregulation - Läuft über Pressorezeptorenreflex - Druckrezeptoren im Bereich der Carotisgabel (Halsschlagader) reagieren auf RR-Abfall (Blutdruck) Senden Signale an verlängertes Rückenmark (im Gehirn) Sympatikusnerv aktiviert (Freisetzung Adrenalin) Herzfrequenz steigt periphere Widerstand steigt (Arterien ziehen sich zusammen) Blutdruck steigt Mittel- & langfristige Blutdruckregulation
Erhöhter Blutdruck -
Führt zu Dehnung der Herzvorhöfe Dehnungsrezeptoren in Vorhofmuskulatur werden gereizt Ausschüttung Hormon ANP (Atriales natriuretisches Peptid) ANP bewirkt vermehrt Natriumausscheidung Wasserausscheidung über Niere & Vasodilation der Arteriolen Blutdrucksenkung
Niederer Blutdruck -
-
RAAS wird aktiviert, entwicklungsgeschichtlich altes Regulierungssystem Benannt nach seinem Hauptkomponenten (Renin-Angiotensin-Aldosteron-System) Kaskadenartig (stufenweiser Prozess) zusammenarbeitendes Enzym-Hormon-System Blutdruck wird sehr differenziert reguliert, über viele Mechanismen Blutdruckvolumenerhöhung Gefäßverengende Wirkung Erhöhung Natriumspiegel im Blut Erhöhung Bauvolumen RAAS kann an viele Stellen durch Medikamente beeinflusst werden
RAAS-System -bei geringer Natrium-Konzentration im Blut, Stress (Adrenalin/ Noradrenalin) / Blutdruckabfall Niere bildet Renin -Renin spaltet inaktive Angiotensinogen aus Leber in Angiotensin I -Angiotensin I wird von ACE (Angiotensin-Converting-Enzym aus Lunge) in Angiotensin II umgewandelt -Angiotensin II bewirkt Anstieg von Aldosteron & Katechloraminen (Adrenalin/ Noradrenalin), steigende ADH-Freisetzung (mehr ADH=höherer PP) Durst; Vasokonstriktion Blutvolumen & Natriumkonzentration steigt während Kaliumkonzentration sinkt Blutdruck steigt Renin eiweißspaltendes Enzym, ausgeschüttet bei Bedarf der Niere Angiotensinogen Bluteiweiß aus Leber, erst Umwandlung in Angiotensin II bewirkt im Körper Reaktionen zur Blutdrucksteigerung (Vasokonstriktion & Ausschüttung von Aldosteron aus Nebenniere) Aldosteron Hormon bewirkt, dass Niere weniger Wasser & Kochsalz ausscheidet Erhöhung des Blutvolumens
Blutdruckmedikamente ACE-Hemmer - Durch Hemmer des Angiotensin-Converting-Enzyms kann aus Angiotensin I kein Anguotensin II werden Kaskade ist an dieser Stelle unterbrochen & Blutdruck steigt nicht AT-Rezeptoren-Antagonisten (AT=Angiotensin) - Wenn Angiotensinrezeptoren blockiert, kann Angiotensin II Wirkung nicht entfalten Effekte, die normal Blutdruck steigern treten nicht ein Diuretika - Entwässerndes Medikament - Wasser (&meist auch Natrium) Ausscheidung über Niere erhöht Blutvolumen sinkt, Blutdruck sinkt Beta-Blocker - Vermitteln z.B. am Herz Reaktion auf Adrenalin (Puls& Schlagvolumen steigen) - Werden sie besetzt, sind die Reaktionen nicht möglich und Blutdruck kann nicht steigen
Arteriosklerose =bindegewebige Verhärtung der Schlagadern Ablagerung von Fett, Thromben, Bindegewebe & Kalk in Blutgefäßen -
Normales, intaktes Gefäß mit glattem Endothel
Minimale Endothelverletzung (hoher Blutdruck, fettreiche Ernährung, A...
Similar Free PDFs

Funktion
- 2 Pages
PPP: Herz
- 35 Pages

Funktion frontaler Kortex
- 2 Pages

Herz Fragen + Antworten
- 3 Pages

Herz - Zusammenfassung Biologie
- 5 Pages

Bateman-Funktion (Integral) 05
- 6 Pages

Telencephalon, Aufbau, Funktion
- 11 Pages

3. Erzeugende Funktion
- 4 Pages

Soziale Arbeit Funktion ziele
- 6 Pages
Popular Institutions
- Tinajero National High School - Annex
- Politeknik Caltex Riau
- Yokohama City University
- SGT University
- University of Al-Qadisiyah
- Divine Word College of Vigan
- Techniek College Rotterdam
- Universidade de Santiago
- Universiti Teknologi MARA Cawangan Johor Kampus Pasir Gudang
- Poltekkes Kemenkes Yogyakarta
- Baguio City National High School
- Colegio san marcos
- preparatoria uno
- Centro de Bachillerato Tecnológico Industrial y de Servicios No. 107
- Dalian Maritime University
- Quang Trung Secondary School
- Colegio Tecnológico en Informática
- Corporación Regional de Educación Superior
- Grupo CEDVA
- Dar Al Uloom University
- Centro de Estudios Preuniversitarios de la Universidad Nacional de Ingeniería
- 上智大学
- Aakash International School, Nuna Majara
- San Felipe Neri Catholic School
- Kang Chiao International School - New Taipei City
- Misamis Occidental National High School
- Institución Educativa Escuela Normal Juan Ladrilleros
- Kolehiyo ng Pantukan
- Batanes State College
- Instituto Continental
- Sekolah Menengah Kejuruan Kesehatan Kaltara (Tarakan)
- Colegio de La Inmaculada Concepcion - Cebu






