Resumo Patologia Cervical PDF
| Title | Resumo Patologia Cervical |
|---|---|
| Author | Natália Tagliari |
| Course | Ginecologia e obstetrícia |
| Institution | Universidade de Caxias do Sul |
| Pages | 6 |
| File Size | 366.6 KB |
| File Type | |
| Total Downloads | 68 |
| Total Views | 148 |
Summary
Download Resumo Patologia Cervical PDF
Description
RES RESUM UM UMO OD DE E PPAT AT ATOL OL OLOGI OGI OGIAS AS CE CERVI RVI RVICAI CAI CAISS Acadêmica Natália Freire Tagliari
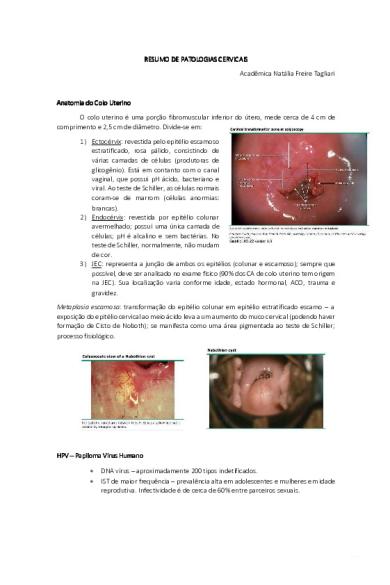
Ana Anato to tomia mia do Col Colo o Ute Uterino rino O colo uterino é uma porção fibromuscular inferior do útero, mede cerca de 4 cm de comprimento e 2,5 cm de diâmetro. Divide-se em: 1) Ectocérvix: revestida pelo epitélio escamoso estratificado, rosa pálido, consistindo de várias camadas de células (produtoras de glicogênio). Está em contanto com o canal vaginal, que possui pH ácido, bacteriano e viral. Ao teste de Schiller, as células normais coram-se de marrom (células anormias: brancas). 2) Endocérvix: revestida por epitélio colunar avermelhado; possuí uma única camada de células; pH é alcalino e sem bactérias. No teste de Schiller, normalmente, não mudam de cor. 3) JEC: representa a junção de ambos os epitélios (colunar e escamoso); sempre que possível, deve ser analisado no exame físico (90% dos CA de colo uterino tem origem na JEC). Sua localização varia conforme idade, estado hormonal, ACO, trauma e gravidez. Metaplasia escamosa: transformação do epitélio colunar em epitélio estratificado escamo – a exposição do epitélio cervical ao meio ácido leva a um aumento do muco cervical (podendo haver formação de Cisto de Noboth); se manifesta como uma área pigmentada ao teste de Schiller; processo fisiológico.
HPV – Pap Papiloma iloma Víru Víruss H Hum um umano ano
DNA vírus – aproximadamente 200 tipos indetificados. IST de maior frequência – prevalência alta em adolescentes e mulheres em idade reprodutiva. Infectividade é de cerca de 60% entre parceiros sexuais.
HPV tipos 6 e 11: condilomas genitais (verrugas) e papilomatose respiratória recorrente em crianças. HPV tipos 16 e 18: são carcinogênicos para a espécie humana; causam lesões prémalignas que acometem diversas regiões do corpo, incluindo trato genital. CA genital e oral. Transmissão: sexual principalmente; não sexual inclui transplacentária, perinatal, auto inoculação. Fatos que predispõem ao desenvolvimento de CA: imunossupressão, progesterona e estrógenos aumentados + trauma na gestação, herança genética (27% dos casos), tabagismo (aumenta em 21% o risco de morte por CA invasor). Exames diagnósticos: CP, colposcopia, pesquisa de HPV-DNA.
Tr Trata ata atamento mento da lesão cond condilom ilom ilomatos atos atosaa por HPV
Ácido tricloroacético (ATA): indicado em gestantes e em lesões clínicas ou sub clínicas; aplicado diretamente sobre a lesão, 1x a 2x semanais. Podofilina creme a 0,15%: contraindicado em gestantes (teratogênico); utilizado localmente em área genital externa feminina e masculina. Aplicado 1x por semana. Creme de 5-fluorouracil (5-FU): contra indicado em gestantes; associada a 2g de vitamina A, deve ser aplicado em mínima quantidade 1x a 2x por semana. Possui reações adversas importantes. Tratamento cirúrgico: alternativa para lesões exofíticas, especialmente as pediculadas. Imiquimod e ácidos retinóides são alternativas de tratamento por estimulação da imunidade. Profilaxia: a) preservativo; b) vacinas: bivalente (GSK) contra 16 e 18 // quadrivalente (Gardasil) contra 6, 11, 16 e 18. Em dezembro de 2017, ANVISA aprovou a Gardasil 9, que previne contra 6, 11, 16, 18, 31, 33, 45, 52, e 58. Indicações: meninas de 9 a 14 anos // meninos de 12 a 13 anos // HIV+ de 9 a 26 anos // vacina quadrivalente é aprovada para mulheres de 9 a 45 anos e homens entre 9 e 26 anos e a bivalente para mulheres de 10 a 25 anos.
Reco Recomend mend mendaçõe açõe açõess par paraa ra rastr str streio eio de d doen oen oenças ças do colo ut uterino erino no Brasil
CP é o método para rastreio de CA de colo uterino e LIE-BG e LIE-AG. Mulheres que já iniciaram IAS, de 25 a 64 anos. Após 2 CPs normais consecutivos/ano, é recomendando realizar de 3 em 3 anos. Termino aos 64 anos, após 2 CPs normais consecutivos nos últimos 5 anos. Mulheres com > 64 anos que nunca realizaram CP: realizar 2 CP consecutivos com intervalo de 1-3 anos; se ambos normais, estão dispensadas de exames adicionais. Essas recomendações não se aplicam a mulheres com HMP de LIE.
Gestantes: recomendações de periodicidade e faixa etária de acordo com as demais; pré natal = oportunidade para rastreio. Mulheres com histerectomia total: se patologia que indicou cirurgia for benigna e HMP sem LIE-AG, podem ser excluídas do rastreamento, desde que CPs anteriores sejam normais; se LIE ou Ca de colo uterino, deverá ser acompanhada de acordo com a lesão tratada (CA: CP por toda a vida // LIE: CP anual por 10 anos). Imunossuprimidas (HIV, transplantadas, etc): após IAS, de 6 em 6 meses no 1º ano e, se normais, manter seguimento anual; HIV + com CD4 < 200 cel/mm³ devem fazer de 6/6 meses até correção dos níveis. Se CP alterado: realizar colposcopia.
Sigl Siglas as
LIE-BG (baixo grau): pode ser HPV e/ou NIC I. LIE-AG (alto grau): NIC II e NIC III. ASCUS: atipias de significado indeterminado em células escamosas. AGUS: atipias de significado indeterminado em células glandulares.
Colp Colpos os oscop cop copia ia
Solução com ácido acético: atipias coram em branco → lesões acetobrancas ou teste do ácido positivo. Solução com lugol/Schiller: atipias não coram (tom rosado/amarelo esbranquiçado) → teste de Schiler negativo. Características sugestivas de doença de baixo grau: lesão acetobranca fina, borda irregular/geográfica, mosaico fino, pontilhado fino. Características sugestivas de doença de alto grau: lesão acetobranca densa, aparição rápida das lesões acetobrancas, “cuffed crypt” (aberturas de glândulas), bordas afinadas, sinal de fronteira interna, sinal de cume. Características sugestivas de CA invasivo: vasos atípicos, vasos frágeis, superfície irregular, lesão exofítica, necrose, ulceração tumor grosseiro. Características não específicas: leucoplasia (queratose e hiper queratose), erosão.
Cond Conduta uta dia diante nte de CP al alter ter terado ado ado:: LIE-BG:
Se < 20 anos: repetir CP em 12 meses . Se CP normal: novo CP em 12 meses. Se CP alterado: realizar colposcopia. Se > 20 anos: repetir CP em 6 meses. Se CP normal novo CP em 6 meses. Se CP alterado: realizar colposcopia. Lesão persistente por > 24 meses em mulheres com > 21 anos : excisão da lesão ou destruição da lesão por cauterização elétrica.
Colposcopia de LIE-BG (HPV, NIC I):
Lesões acetobrancas leves/finas fora da JEC. Superfície lisa com uma borda externa irregular – imagem geográfica. Aparece tardiamente a aplicação do ácido e desaparece rapidamente. Iodo negatividade é moderada, frequentemente iodo malhado com positividade parcial. Pontilhado fino e mosaico regular.
CP com atipias de significado indeterminado (ASCUS):
Se < 30 anos: repetir CP em 12 meses. Se novo CP normal: manter acompanhamento anual. Se novo CP alterado: colposcopia. Se > 30 anos: repetir CP em 6 meses. Se novo CP normal: repetir em 6 meses. Se novo CP alterado: colposcopia.
CP com ASCH:
Não se pode excluir lesão intraepitelial de alto grau. Conduta é fazer colposcopia imediata e conduzir como um LIEAG.
LIEAG:
Se colposcopia alterada: biópsia. Se colposcopia normal: repetir CP + colpo em x meses. Pensar em lesão endocervical (CP endocervical, curetagem endocervical, traquelectomia). Pacientes LIEAG devem ser tratadas para impedir progressão para CA invasor.
Colposcopia de LIEAG (NIC II e NIC III):
Efeito acetobranco dentro da JEC, sendo esse denso e opaco. Superfície geralmente lisa com borda externa puntiforme/aguda e bem demarcada. Surge imediatamente após a aplicação do ácido acético. O efeito acetobranco persiste por 2 a 4 minutos. Pontilhado grosseiro e mosaico de campos irregulares e de tamanhos discrepantes. Iodo negativo é acentuado (coloração amarelo-mostarda em epitélio densamente branco pré-existente).
Tratamento de LIEAG (NIC II e III):
Conização (traquelectomia) a frio ou por CAF. O cone funciona como estadiamento e tratamento das lesões. Estadiamento: in situ, microinvasor e invasor.
CP com ASGUS (células glandulares atípicas de significado indeterminado):
Pior prognóstico. Deve-se investigar epitélio glandular cervical, endométrio e ovários. Pode se tratar de CA de ovário que está descamando. Realizar CP (escovado) endocervical e colposcopial. Se < 35 anos + SUA: avaliação da cavidade endometrial (USTV, histeroscopia diagnóstica) Se > 35 anos: avaliação da cavidade endometrial independente de SUA.
Gestante + LIEAG:
Riscos de conização na gravidez: abortamento, TPP, ruprema, hemorragias, alto índice de margens comprometidas. Conduta conservadora (acompanhamento até o puerpério): se JEC encontra-se evertida, sendo facilmente visualizada. Deve-se realizar acompanhamento com CP + colpo bimestral ou trimestral até o termo (Bx na suspeita de invasão) e reavaliar 60 dias pósparto (CP + colpo + cone). Conduta intervencionista (conização): riscos de CA invasor em estádios iniciais, suspeita de lesão invasora.
Refe Referên rên rências cias Bib Biblio lio liográf gráf gráficas icas UpToDate. Aula teórica do professor Renato Rombaldi....
Similar Free PDFs

Resumo Patologia Cervical
- 6 Pages

Resumo Patologia 1
- 107 Pages

Resumo DE Patologia
- 15 Pages

Resumo Patologia Geral
- 16 Pages

Patologia - Resumo Robbins e Cotran
- 12 Pages

Elongacion cervical
- 1 Pages

Topografía cervical
- 7 Pages

Simpatico cervical
- 5 Pages

Órtese cervical
- 3 Pages

Cervical Isometrics
- 1 Pages
Popular Institutions
- Tinajero National High School - Annex
- Politeknik Caltex Riau
- Yokohama City University
- SGT University
- University of Al-Qadisiyah
- Divine Word College of Vigan
- Techniek College Rotterdam
- Universidade de Santiago
- Universiti Teknologi MARA Cawangan Johor Kampus Pasir Gudang
- Poltekkes Kemenkes Yogyakarta
- Baguio City National High School
- Colegio san marcos
- preparatoria uno
- Centro de Bachillerato Tecnológico Industrial y de Servicios No. 107
- Dalian Maritime University
- Quang Trung Secondary School
- Colegio Tecnológico en Informática
- Corporación Regional de Educación Superior
- Grupo CEDVA
- Dar Al Uloom University
- Centro de Estudios Preuniversitarios de la Universidad Nacional de Ingeniería
- 上智大学
- Aakash International School, Nuna Majara
- San Felipe Neri Catholic School
- Kang Chiao International School - New Taipei City
- Misamis Occidental National High School
- Institución Educativa Escuela Normal Juan Ladrilleros
- Kolehiyo ng Pantukan
- Batanes State College
- Instituto Continental
- Sekolah Menengah Kejuruan Kesehatan Kaltara (Tarakan)
- Colegio de La Inmaculada Concepcion - Cebu





